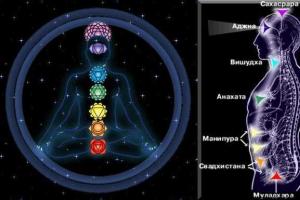
Լավագույն բուժումը քլամիդիայի համար. Բուժման սխեմաներ, ֆիզիոթերապիա և քլամիդիայի ախտորոշում կանանց մոտ. Քլամիդիա. Քլամիդիայի բուժում
Աշխարհում կան միլիարդավոր բակտերիաներ, սակայն ամենատհաճ և հաճախ վտանգավորներից մեկը քլամիդիան է։ Նրա պատճառած հիվանդությունները միասին կոչվում են քլամիդիա, առավել հաճախ դրանք կարող են վարակվել սեռական ճանապարհով։ Այսօր դա վեներոլոգին այցելելու ամենատարածված պատճառներից մեկն է։ Տղամարդկանց ավելի քան 50%-ը և կանանց 30%-60%-ը ունեցել են կամ ունեն քլամիդիա:
Տղամարդկանց մոտ քլամիդիայի բուժման բավականին լուրջ և երկարատև սխեման: Գեղեցիկ սեռի ներկայացուցիչներին նշանակված պատրաստուկները կարող են համալրվել հեշտոցային մոմերով։ Տղամարդկանց և կանանց մոտ քլամիդիայի բուժման արդյունավետ սխեման ընտրելու համար անհրաժեշտ է իմանալ հիվանդության բնույթը:
Ի՞նչ է այս բակտերիան:
Chlamydia բակտերիաները վարակում են լորձաթաղանթները և ոչ միայն մարդկանց, այլև կենդանիների: Chlamydial ինֆեկցիաները տարբերվում են օրնիտոզից մինչև տրախոմա, բայց առավել հաճախ դրանք միզասեռական համակարգի հիվանդություններ են: Դա պայմանավորված է նրանով, որ քլամիդիալ բակտերիաների ընտանիքը ունի տարբեր «հարազատներ».
- Chlamydia pecorum-ը և Chlamydia psittaci-ն բակտերիաներ են, որոնք ապրում են թռչունների հետ: Մարդը կարող է վարակվել նաև նրանց հետ սերտ շփումից հետո, հետևաբար՝ աչքի հիվանդությունները՝ կոնյուկտիվիտից մինչև պսիտակոզ։
- Chlamydia pnuemoniae-ն՝ խոսուն անունով, ազդում է մարդու շնչառական համակարգի վրա։ Հետևաբար, այնպիսի հիվանդություններ, ինչպիսիք են թոքաբորբը, տոնզիլիտը և ֆարինգիտը, վերին շնչուղիների վարակները, որոնք առաջանում են վիրուսային վարակ.
- - վիրուսի ամենավնասակար տեսակը, որն ունի 15 ենթատեսակ, որոնցից մեկը հոդվածի թեմա է։ Վիրուսն օրգանիզմից օրգանիզմ է փոխանցվում սեռական ճանապարհով, հաճախ ուղեկցվում է այլ վարակներով (միկոպլազմոզ, պապիլոմաներ, բակտերիալ վագինոզ և այլն)։ Տղամարդկանց մոտ քլամիդիայի բուժումը (դեղորայք, սխեմա) նշանակվում է բժշկի կողմից՝ օրգանիզմը մանրէներից հաջողությամբ ազատելու համար։
Էլ ի՞նչ է վտանգավոր քլամիդիան:
Բակտերիան տարածվում է ամբողջ մարմնով՝ նախընտրելով լորձաթաղանթները։ Քլամիդիան կարող է առաջացնել ոչ միայն աչքերի, միզասեռական համակարգի կամ կոկորդի հիվանդություններ։ Նրանք հարվածել են և սրտանոթային համակարգ. Քլամիդիայի բակտերիաների և իշեմիկ հիվանդությունսրտեր. Որոշ բժիշկների կարծիքով, քլամիդիա բակտերիաները նույնպես արթրիտի հիմնական պատճառն են:
Ամենատարածվածը հիվանդություններն են, որոնք զարգանում են սեռական օրգանների վարակվելուց հետո։ Դրանք հատկապես վտանգավոր են հղիության և ծննդաբերության ժամանակ։ Քլամիդիան կարող է նպաստել վիժումներին, հղիության ընդհատմանը, երեխայի վարակմանը ինչպես արգանդում, այնպես էլ ծննդաբերության ժամանակ: Ապագա մայրերի բուժման ռեժիմը նույնը չէ, ինչ տղամարդկանց մոտ քլամիդիայի բուժման ռեժիմը: Հիվանդության բուժման համար դեղերը ընտրվում են անհատապես:
Այս բակտերիայից առաջացող ամենատարածված հիվանդություններն են՝ ուրետրիտը, ցիստիտը, էրոզիան, պրոստատիտը, արգանդի վզիկի բորբոքումը և էնդոմետիտը։ Հատկապես վտանգավոր է, որ հիվանդությունը հաճախ առաջանում է այլ վարակների ֆոնի վրա, հաճախ քրոնիկական ձևով։ Քլամիդիան ապրում է մեր մարմնում գոնոկոկի և տրիխոմոնասի հետ միասին:
Քլամիդիայի դեմ պատվաստանյութ չկա, քանի որ մարմինը չի կարող դրա նկատմամբ իմունիտետ զարգացնել: Չկա նաև բնական իմունիտետ։ Ուստի տղամարդկանց մոտ քլամիդիայի բուժումը այնքան կարևոր է: Դեղամիջոցները, որոնց ռեժիմը զգալիորեն կնվազեցնի բարդությունների վտանգը, կներկայացվեն ստորև:
Ինչպես բացահայտել հիվանդությունը
Ինկուբացիոն շրջանը վարակվելուց հետո և մինչև առաջին ախտանիշների ի հայտ գալը տևում է 7-ից 21 օր:

Ամենից հաճախ այն դրսևորվում է ապակենման արտանետումներով, լորձաթաղանթային կամ թարախային բնույթի սակավ սեկրեցներով, ցավոտ միզակապությամբ, սեռական օրգանների քորով, կանանց մոտ որովայնի ստորին հատվածում երկարատև կամ ձգվող ցավերով, տղամարդկանց մոտ՝ թեթև ջերմությամբ և ընդհանուր: վատառողջություն. Որոշ ախտանիշներ կարող են բացակայել, իսկ որոշ ժամանակ անց դրանք ընդհանրապես անհետանում են։ Եղել են հիվանդության ասիմպտոմատիկ ընթացքի դեպքեր։ Քլամիդիան տարբեր կերպ է դրսևորվում տղամարդկանց և կանանց մոտ. ախտանիշները, բուժումը նույնպես անհատական է։
Հաճախ վարակված մարդը, առանց միջոցներ ձեռնարկելու, տհաճ ախտանիշների անհետացումից հետո մոռանում է խնդրի մասին։ Բայց միևնույն ժամանակ հիվանդությունը մնում է և պարբերաբար հիշեցնում է իր մասին։
Վիրուսը արագորեն հաղթահարում է մեր օրգանիզմի իմունային արգելքները, հիվանդությունը ձգձգվում է և անցնում քրոնիկ փուլ։
Անցեք թեստ քլամիդիայի համար

Հիվանդության ասիմպտոմատիկ ընթացքը կամ դրա հանգստությունը շատ դժվարացնում է այլ, ինչպես մեզ թվում է, անկապ հիվանդությունների բուժումը։ Օրինակ, թոքաբորբը կամ անպտղությունը բուժվում են բոլորովին այլ դեղամիջոցներով, որոնք ոչ մի ազդեցություն չունեն քլամիդիայի վրա, ինչը չի բերում ցանկալի ազդեցություն: Ուստի անհրաժեշտ է թեստեր հանձնել Chlamydia բակտերիաների հայտնաբերման համար։
Ժամանակակից սարքավորումները դա հնարավորություն են տալիս տարբեր մեթոդներախտորոշում` RIF, PCR, ELISA և այլն: Նորմալ քսուքը, ցավոք, ամենից հաճախ չի հայտնաբերում բակտերիա, քանի որ այն չափազանց փոքր է:
Քլամիդիայի դեմ ժամանակին հայտնաբերման և պայքարի համար անհրաժեշտ է դիմել մասնագետի։ Տղամարդկանց մոտ քլամիդիայի բուժման սխեման, բժշկի կողմից նշանակված դեղամիջոցները կախված են հիվանդության փուլից և բակտերիաների զգայունությունից: Ինքնաբուժությունը խիստ հուսահատվում է:
Քլամիդիա. Բուժում (դեղորայք-հակաբիոտիկներ)
Chlamydia-ն շատ բարդ և նենգ բակտերիաներ են, որոնք ունեն նաև վիրուսների հատկություններ: Բակտերիալ կամ վիրուսային հիվանդության սովորական բուժումը չի աշխատի: Անհրաժեշտ է ինտեգրված մոտեցում հակաբիոտիկների, մուլտիվիտամինների և իմունոմոդուլատորների հետ: Այն չի կարելի անվանել տղամարդկանց մոտ քլամիդիայի կարճաժամկետ բուժում: Թերապիայի համար օգտագործվող դեղերը պետք է ընտրվեն բժշկի կողմից: Դեղատան դեղագործը չի կարողանա դրանք ճիշտ ընտրել։
Տղամարդկանց մոտ քլամիդիայի բուժման շատ ընդարձակ և բարդ ռեժիմ: Հիվանդության դեմ պայքարելու համար նախատեսված դեղերը, մեծ մասամբ, էժան չեն։ Կարող է պահանջվել մեկից ավելի դասընթաց: Առողջ ապրելակերպն ու սննդակարգը կնպաստեն արագ ապաքինմանը։ Բուժման ընթացքում անհրաժեշտ է նաև զերծ մնալ սեռական ակտիվությունից։ Իսկ եթե հիվանդն ունի մեկ մշտական սեռական զուգընկեր, ապա երկուսի համար էլ թեստեր անցնելու անհրաժեշտությունն ակնհայտ է։ Տղամարդկանց և կանանց մոտ քլամիդիայի բուժման սխեման և դեղերը կարող են տարբեր կերպ նշանակվել:
Բուժման ամբողջական կուրսից հետո անհրաժեշտ է անցնել թեստեր՝ կրկին վարակվելու վտանգը բացառելու համար։ Վերլուծությունը տրվում է սկզբում բուժման ավարտից 21 օր հետո, իսկ հետո երկու ամիս անց:
Խլամիդիա բակտերիան շատ համառ է և կարող է անցնել մարմնի քնած փուլ: Միզասեռական քլամիդիան կարող է կրկնվել մի քանի տարի հետո, օրինակ: Սա ոչ պատշաճ վերաբերմունքի արդյունք է։
Որտեղ է սկսվում թերապիան:
Բժշկի առաջին այցից առաջ անհրաժեշտ է դադարեցնել բոլոր դեղամիջոցների ընդունումը, եթե նախկինում փորձել եք ինքներդ բուժել քլամիդիան: Զուգարան անցկացնել երեկոյան. Առավոտյան պետք չէ լվանալ, խորհուրդ է տրվում նաև այն ընդունելուց երկու-երեք ժամ զուգարան չգնալ։
Քլամիդիայի բուժման համար նախ վերցրեք սովորական մանրէաբանական քսուքը՝ կանանց մոտ՝ հեշտոցից, տղամարդկանց մոտ՝ միզածորանից։ Քսուքը կօգնի նաև որոշել քլամիդիայի հետ կապված բակտերիաների և վիրուսների առկայությունը:
Հնարավոր է արյան ստուգում, որը ցույց կտա բակտերիաների նկատմամբ հակամարմինների առկայությունը/ բացակայությունը։ Եթե դրանք առկա են, ուրեմն դուք վարակված եք։ Այս վերլուծությունը միշտ չէ, որ տեղեկատվական և ճշգրիտ է մի շարք պատճառներով:
ՊՇՌ անալիզը ամենամեծ ճշգրտությամբ ցույց կտա բակտերիաների առկայությունը։ Դրա իրականացման համար անհրաժեշտ է արտանետում սեռական օրգաններից։ Այս նյութի հիման վրա ցանում են նաև մշակաբույսեր։ Բակտերիան տարածվում է ավելին. Տարբեր ուսումնասիրությունների անցկացում, որոշեք դրա տեսակը և, համապատասխանաբար, բուժումը:
Բուժման ռեժիմ

Տղամարդկանց և կանանց մոտ կա քլամիդիա, բուժման ռեժիմը տարբեր է։ Հաճախ կանայք ավելացնում են հեշտոցային մոմեր:
- Նշանակվում են մակրոլիդների ընտանիքից հակաբիոտիկներ, տետրացիկլիններ կամ պենիցիլիններ: Եթե կան այդ դեղերի հակացուցումները, ապա բժշկի հայեցողությամբ կարող են նշանակվել այլ հակաբիոտիկներ: Դոզանները և ընդունման եղանակը սահմանվում են անհատապես ներկա բժշկի կողմից:
- Կարող են նշանակվել հակասնկային միջոցներ:
- անհրաժեշտ է էֆեկտը և իմունային պատասխանը ուժեղացնելու համար: Առավել հաճախ մոմերի տեսքով (օրինակ, «Վիֆերոն»):
- Բժիշկը կարող է վիտամիններ նշանակել իմունային համակարգի ամրապնդման համար:
- Պարտադիր դիետան և ճիշտ ապրելակերպը, ալկոհոլը պետք է բացառվեն։
- Բուժման կուրսից հետո վերստուգում.
Քրոնիկ քլամիդիա. Ախտանիշներ, բուժման ռեժիմներ
Հաճախ հիվանդությունն ընթանում է թաքնված և ձևով, և բժշկի դիմելուց հետո այն կարող է անցնել քրոնիկ փուլի։ Այս դեպքում հիվանդության բուժումն ավելի է բարդանում։ Երբ հիվանդությունը հոսում է հաջորդ ձևի մեջ, տղամարդկանց մոտ քրոնիկ քլամիդիայի բուժումը պարտադիր է: Բուժումը հնարավոր է միայն սրման շրջանում։ Եթե հանգիստ ժամանակահատվածում փորձեք վերացնել հիվանդությունը, ապա բակտերիան պարզապես կվարժվի հակաբիոտիկներին, և դրանց ընդունման ազդեցությունը ծայրահեղ բացասական կլինի։ Այս դեպքում հիվանդության քրոնիկական ձևը շատ դեպքերում ուղեկցվում է ուրիշներով (կեռնեխ, գոնորիա, տրիխոմոնիզ և այլն):
Բուժումը (դեղորայք, սխեման. մենք դիտարկում ենք այս ամենը) հետևյալն է.
- Բակտերիաների տեսակը և դրա զգայունությունը հակաբիոտիկների նկատմամբ որոշելու համար պարտադիր հետազոտություն:
- Ավելի բարձր չափաբաժիններով հակաբիոտիկների նշանակումը: Հնարավոր է ընդունել մի քանի տեսակներ, սակայն նախընտրելի է ընտրել մեկ խումբ, որի նկատմամբ զգայուն են օրգանիզմի բոլոր բակտերիաները։
- Դասընթացից դասընթաց լավագույն արդյունքի հասնելու համար պատրաստուկները փոխվում են՝ խուսափելու համար բակտերիաների կախվածությունը որոշակի դեղամիջոցից:
- Բոլոր տեսակի քլամիդիայի հայտնաբերում և վարակի այլ օջախների բուժում: Օրինակ՝ միզասեռական քլամիդիան վերացնելիս օրգանիզմում կարող են մնալ բակտերիաներ, հիվանդություն առաջացնողթոքեր (Chlamydis pneumonia).
- Իմունոմոդուլյատորների նշանակում.
- Նախորդ բաժնի 4,5,6 միավոր.
Բժշկական բուժում. Հակաբիոտիկներ

Քլամիդիայի բուժման ամենաարդյունավետ հակաբիոտիկները բջիջների մեջ ներթափանցող և դրանց մեջ կուտակված դեղամիջոցներն են: Բակտերիալ վարակի հավանականությունը առավելագույնը կլինի դեղերի երեք խմբերում.
- Tetracyclines.
- Մակրոլիդներ.
- Ֆտորկինոլոններ.
Իմունիտետը պահպանելու համար անհրաժեշտ է հակաբիոտիկների կուրսը համատեղել իմունոմոդուլացնող միջոցների հետ։
- Դիտեք դեղեր ընդունելու ժամանակը (նույնը, նույն ընդմիջումներով):
- Շարունակեք բուժման կուրսը մինչև վերջ, նույնիսկ վիճակի բարելավումից հետո (ախտանշանները կարող են անհետանալ գրեթե անմիջապես):
- Միաժամանակ վերաբերվեք երկու գործընկերներին:
- Բուժման ողջ ընթացքում սեռական հարաբերություն մի ունեցեք։
- Հանձնեք ամեն ինչ անհրաժեշտ թեստերբուժումից առաջ և հետո:
Միզասեռական քլամիդիայի բուժման հակաբիոտիկների վարկանիշը

«Դոքսիցիկլինը» ամենահայտնի հակաբակտերիալ դեղամիջոցներից է։ Բժիշկների կողմից ճանաչվել է այս ոլորտում լավագույններից մեկը: Հիմնական թերությունը մեծ թվով կողմնակի ազդեցություններ են, որոնք բավականին հաճախ են տեղի ունենում: Մարսողության խանգարումն ու կեռնեխն ավելի ու ավելի են ստիպված լինում այլընտրանքներ փնտրել:
«Ազիտրոմիցինը» պայմանականորեն զբաղեցնում է վարկանիշի երկրորդ գիծը քլամիդիայի համար նախատեսված հակաբիոտիկների շարքում։ Այն ընդունելիս անհրաժեշտ է ուշադիր հետևել առաջացողին կողմնակի ազդեցություն. Համոզվեք, որ նախքան նշանակումը հանձնեք այս դեղամիջոցի նկատմամբ բակտերիաների զգայունության թեստը:
Ավելի քիչ տարածված միջոցների ցանկ
Ոչ մի դեպքում չպետք է առաջնորդվեք ինտերնետի խորհուրդներով կամ գնեք այն, ինչով վերաբերվեցին ձեր ընկերներին: Հակաբիոտիկները պետք է նշանակվեն բժշկի կողմից:
Մասնագետների կողմից առավել հաճախ նշանակվող դեղերը.
- «Կլասիդ»-ը բարձր արդյունավետ բուժում է (3 օրից մինչև 2 շաբաթ տևողությամբ կուրսով):
- «Ceftriaxone»-ը երրորդ սերնդի հակաբիոտիկ է՝ գործողության լայն սպեկտրով։
- «Josamycin» և «Macropen» - նոր սերնդի մակրոլիդային դեղամիջոցներն ունեն ամենաքիչ թվով կողմնակի ազդեցությունները:
- «Սումամեդ»՝ հետին պլանում բարձր արդյունավետություննվազագույն կողմնակի ազդեցությունները:
- Rulid, Klabaks, Hemomycin, Clarithromycin-ը կիսասինթետիկ մակրոլիդային հակաբակտերիալ դեղամիջոցներ են։
- «Ռովամիցին», «Unidox Solutab» - տետրացիկլինային խմբի հակաբիոտիկներ:
- «Վիլպրաֆեն» և «Ամոքսիկլավ» - նշանակվում են կոնքի վարակների դեպքում:
- «Էրիտրոմիցինը» բարձր արդյունավետ միջոց է քլամիդիայի բուժման համար։
Հակաբիոտիկների արդյունավետությունը խիստ անհատական է, սխալ նշանակման դեպքում (հաճախ ինքնակառավարվող), ընդունելությունը կարող է զգալիորեն վատթարացնել մարդու վիճակը։
Ավանդական բժշկություն քլամիդիայի դեմ պայքարում

Բժշկական պարագաների առատությամբ և հիվանդանոցային պայմաններում թերապիայի ողջ հասանելիությամբ, ոմանք նախընտրում են բուժել ժողովրդական միջոցներով: Տարբեր թեյեր, թուրմեր և եփուկներ երբեմն լավ արդյունք են տալիս.
- Քլամիդիայի կանխարգելման և վաղ փուլերում բուժման համար կարող եք եփել կեչու տերևների և ձիաձետ խոտի հավաքածու: Մեկ ճաշի գդալ խոտաբույսերի և տերևների խառնուրդը լցնում են 2 բաժակ եռման ջրով և պնդում մոտ կես ժամ։ Խմեք օրը երեք անգամ՝ կես բաժակով։
- իսկ գիհին հավասար մասերում խառնում են և ճաշի գդալը եփում մի բաժակ եռման ջրի մեջ։ Թրմված արգանակը խմում են օրը երեք անգամ մեկական գդալ։
- նաև մեջ ավանդական բժշկությունօգտագործել elsgoltia. Այս դեղաբույսով թուրմերը և թուրմերը մանրէասպան ազդեցություն ունեն։
- Դուք կարող եք համադրել թեյերն ու թուրմերը վիբուրնումից, վարդի ազդրից, ուռենու տերևներից և կեղևից, չիչխանից, եղինջի խոտից, երիցուկից, ուրցից և այլն։
Ցուցակ ժողովրդական միջոցներիսկ բաղադրատոմսերը հսկայական են: Հիմնական խորհուրդն այն է, որ իրավիճակի վատթարացման դեպքում անհրաժեշտ է ժամանակին դիմել բժշկի և ոչ մի դեպքում թույլ չտալ, որ հիվանդությունն իր ընթացքն ունենա։
Կանխարգելում
Ինչպես գիտեք, կանխարգելումն ավելի հեշտ է, քան բուժելը: Քլամիդիայի կանխարգելման առաջին կանոնը սեռական կյանքի հիգիենան է։
Սովորական սեռական զուգընկերը և պատահական անպաշտպան սեքսի բացակայությունը կարող են պաշտպանել ձեզ վարակից:
Խոչընդոտող հակաբեղմնավորիչների (պահպանակների) օգտագործումը և բժշկին ժամանակին հասանելիությունը կօգնի, եթե ոչ խուսափել, ապա զգալիորեն արագացնել բուժման գործընթացը:
Հարկ է նշել, որ լինում են դեպքեր, երբ նույնիսկ մասնագետները կարող են չճանաչել բուժումը, դեղերը, - այս ամենը մենք վերևում քննարկեցինք։ Լսեք ձեր մարմնին և մի հետաձգեք ձեր այցելությունը բժշկի:
Միզասեռական խլամիդիան սեռական ճանապարհով փոխանցվող ամենատարածված վարակներից է: Աշխարհում տարեկան գրանցվում է այս հիվանդության մոտ 80 միլիոն նոր դեպք։
Ռուսաստանում վարակման դեպքերի պաշտոնական գրառումները պահպանվում են 1993 թվականից: Հատկանշական է, որ արդեն 1994 թվականին միզասեռական խլամիդիան ներառվել է սեռական ճանապարհով տարածված վարակների խմբում։
Համաձայն Պետական վիճակագրական դաշնային ծառայության պաշտոնական տվյալների՝ 1995-2005 թվականներին հիվանդացությունն աճել է ավելի քան 40%-ով և կազմել 95,6 մարդ 100000 մարդու հաշվով։ 2005 թվականից ի վեր հիվանդության տարածվածությունը փոքր-ինչ նվազում է, 2014 թվականին այն կազմել է 46,1 100 հազար բնակչությանը (Ռոսստատի տվյալներ)։
Chlamydia trachomatis-ով առաջացած միզասեռական վարակը հավասարապես տարածված է տղամարդկանց և կանանց շրջանում և տեղի է ունենում մոտ 3 անգամ ավելի հաճախ, քան գոնորեան և 7,6 անգամ ավելի հաճախ, քան սիֆիլիսը (Davydov A.I., Lebedev V.A., 2002):
- 1 անվերահսկելի ինքնաբուժման հետևանքով հակաբիոտիկների նկատմամբ կայուն քլամիդիայի կայուն ձևերի քանակի աճ.
- 2 Բնակչության առողջապահական կրթության բացակայություն, միայնակ մարդկանց թվի աճ.
- 3 Ինտիմ հարաբերությունների վաղ միջին տարիք;
- 4 Սեռական ճանապարհով փոխանցվող վարակների մասին հանրային իրազեկվածության ցածր մակարդակ;
- 5 Քլամիդիայի երկարատև ասիմպտոմատիկ ընթացքը, հիվանդության ախտանիշների ուշ ի հայտ գալը և բարդությունների վաղ զարգացումը.
- 6 Տղամարդկանց շրջանում ասիմպտոմատիկ վարակի մեծ տոկոս;
- 7 քլամիդիայի նկատմամբ բնական իմունիտետի բացակայություն, ձեռքբերովի անկայուն իմունիտետ;
- 8 Մարմնի իմունային ռեակտիվության խախտում՝ հարուցչի երկարատև գոյատևման հետևանքով։
- 1 ԱՀԿ առաջարկություններ;
- 2 CDC առաջարկություններ (ԱՄՆ);
- 3 Եվրոպական առաջարկություններ (AGUM, MSSVD)
- 1 Տարրական մարմինները ձևեր են, որոնք հարմարեցված են բջիջից դուրս գոյությանը և բավականաչափ դիմացկուն են ագրեսիվ գործոններին միջավայրըինչը նրանց դարձնում է անզգայուն հակաբիոտիկների ազդեցության նկատմամբ:
- 2 Ցանցային մարմիններ - 0,6-ից 1,2 մկմ տրամագծով ներբջջային ձև, նյութափոխանակության առումով ակտիվ և բացառապես հյուրընկալող օրգանիզմի հաշվին ապրող: Այս ձևը չի գոյատևում բջիջից դուրս:
- 1 Դեղամիջոցի արդյունավետությունը պետք է լինի առնվազն 95%;
- 2 Դեղը պետք է մատչելի լինի.
- 3 Դեղը պետք է լավ հանդուրժվի և ունենա ցածր թունավորություն.
- 4 Մեկանգամյա բանավոր ընդունման հնարավորությունը առավելություն է.
- 5 Այս կոնկրետ դեղամիջոցի նկատմամբ պաթոգեն դիմադրության զարգացումը պետք է դանդաղ լինի.
- 6 Դեղը պետք է անվտանգ լինի հղիության և լակտացիայի ժամանակ օգտագործման համար:
- 1 Վատ թափանցող՝ պենիցիլիններ, ցեֆալոսպորիններ, նիտրոիմիդազոլներ;
- 2 Չափավոր՝ տետրացիկլիններ, ամինոգիկոզիդներ, ֆտորկինոլոններ;
- 3 Ներթափանցող բջիջներ՝ մակրոլիդներ:
- Մակրոլիդներ:
Ազիտրոմիցին (Sumamed, Zitrolid, Hemomycin) 1.0 գ մեկ անգամ; Josamycin (Vilprafen) 500 մկգ 3 ռ / վ - դասընթաց 1 շաբաթ:
- Tetracyclines:
Doxycycline (Unidox Solutab) 200 մգ առաջին դոզան, ապա 100 մգ 2 ռ / վ - դասընթաց 1 շաբաթ:
- Մակրոլիդներ:
Էրիտրոմիցին 500 մգ 4 ռ / վ - դասընթաց 1 շաբաթ; roxithromycin 150 մգ 2 ռ / վ - դասընթաց 1 շաբաթ; clarithromycin 250 մգ 2 ռ / վ - դասընթաց 1 շաբաթ:
- 2 ֆտորկինոլոններ՝ օֆլոքասին 400 մգ օրական 2 անգամ - դասընթաց 1 շաբաթ։
- 1 Doxycycline (Unidox Solutab) 100 մգ օրական 2 անգամ;
- 2 Josamycin (Vilprafen) 500 մգ օրական 3 անգամ:
- 1 Levofloxacin 500 մգ օրական մեկ անգամ;
- 2 Ofloxacin 400 մգ երկու անգամ:
- 1 վաղաժամ ծնունդ;
- 2 Ինքնաբուխ աբորտ, վիժում;
- 3 Սառեցված հղիություն;
- 4 Պտղի ներարգանդային վարակ;
- 5 Նորածնի թոքաբորբ և կոնյուկտիվիտ.
- 1 Ազիտրոմիցին 1.0 մեկ անգամ;
- 2 Amoxicillin 500 մգ 3 անգամ օրական - դասընթաց 1 շաբաթ:
- 1 Erythromycin 500 մգ 4 r / c - դասընթաց 1 շաբաթ;
- 2 Էրիտրոմիցին 250 մգ օրական 4 անգամ՝ 2 շաբաթական կուրս։
- 1 Էկզոգեն (ներդրված դրսից) ինտերֆերոններ;
- 2 Սեփական ինտերֆերոնի սինթեզի խթանիչներ (ինդուկտորներ):
- 1 Կրկին վարակ, սեռական զուգընկերոջ բուժման բացակայություն:
- 2 Հակաբիոտիկների դիմադրություն:
- 3 Պաթոգենի երկարատև պահպանում:
Ցույց տալ ամբողջը
1. Համատարած քլամիդիալ վարակի պատճառները
Ամբողջ աշխարհում քլամիդիալ վարակի տարածման պատճառներից կարելի է առանձնացնել.
Առանձին-առանձին անհրաժեշտ է ընդգծել սեռական զուգընկերների մոտ հիվանդության համալիր բուժման հաճախակի բացակայությունը, ինչը հանգեցնում է մշտական կրկնակի վարակման և բակտերիաների ավելի լայն տարածման:
Նույնիսկ քլամիդիայի առանց ախտանիշների փոխադրումը բոլորովին չի նվազեցնում դրա վարակիչությունը և պահանջում է անհապաղ բուժում:
2. Կարգավորող փաստաթղթեր, որոնք օգտագործվում են քլամիդիայի բուժման մեջ
Քլամիդիան պատկանում է բազմաթիվ օրգանների և հյուսվածքների վրա ազդող վարակների խմբին, ուստի այն կարելի է համարել համակարգային հիվանդություն։ Այս մոտեցումը թույլ է տալիս գրագետ մոտենալ էոտրոպիկ (ուղղված պաթոգենին) և պաթոգենետիկ (ուղղված խախտումների շտկմանը) թերապիայի։
Քլամիդիայի բուժումը բավականին բարդ խնդիր է, որը կարող են անել միայն իրավասու մասնագետներն ու ամուր լաբորատորիայով հագեցած բուժհաստատությունները։ Թերապիայի խնդիրն է ոչ միայն օրգանիզմից պաթոգենը հեռացնելը, այլ նաև քլամիդիա տրախոմատիսի կենսագործունեության հետևանքով առաջացած բոլոր խանգարումների վերացումը:
Ներկայումս քլամիդիայի բուժման մեջ բժշկի բոլոր գործողությունները հստակ ալգորիթմացված են, ինչը հնարավորություն է տալիս խուսափել դեղերի ընտրության սխալներից և բարձրացնել միջոցառումների արդյունավետությունը:
Աշխարհի շատ երկրներում միզասեռական քլամիդիայի բուժումը կարգավորվում է հանրային առողջապահության մարմինների կողմից տրված հատուկ կանոնակարգերով:
Ամենից հաճախ ԱՀԿ-ի առաջարկություններն օգտագործվում են ազգային ստանդարտների մշակման ժամանակ, Եվրոպական Միությունկամ ԱՄՆ, քանի որ նրանց առաջարկած ուղեցույցները հիմնված են մեծ թվով կլինիկական փորձարկումների վրա և ունեն բավարար ապացույցների բազա:
Միզասեռական խլամիդիայով հիվանդներին մասնագիտացված օգնություն ցուցաբերելու համար Ռուսաստանը մշակել է իր ստանդարտը, որը հիմնված է.
3. Դեղորայքային թերապիայի արդյունավետության խնդիրները
Չնայած քլամիդիայի բուժման մշակված և հաստատված սխեմաներին, երկարատև բուժումը հաճախ չի հանգեցնում ամբողջական վերականգնման: Կուրսն ավարտելուց հետո վարակի կրկնության հաճախականությունը բավականին բարձր է (10%-ից մինչև 50%)։
Chlamydia- ն ունի ներբջջային զարգացման եզակի ցիկլ, որում երկու ամբողջությամբ տարբեր ձևերհարուցիչ:
Հակաբակտերիալ դեղամիջոցների սխալ և իռացիոնալ ընտրության դեպքում քլամիդիան կարող է անցնել L- ձևի: Այս իրավիճակը տեղի է ունենում, մասնավորապես, պենիցիլինի խմբից հակաբիոտիկներ ընդունելիս, ինչպես նաև կոտորակային և ընդհատվող բուժման դեպքում:
4. Հակաբիոտիկների դիմադրություն
Այսօր դեղագործական շուկայում ներկայացված են մեծ քանակությամբ հակաբիոտիկներ, որոնք ունեն ապացուցված հակաքլամիդիալ ազդեցություն: Այս կամ այն հակաբակտերիալ դեղամիջոցի ընտրությունը կատարվում է թերապիայի միջազգային և ռուսական ստանդարտներին և բուժման ներկայիս ռեժիմներին համապատասխան:
Այնուամենայնիվ, միզասեռական խլամիդիայով հիվանդների բուժումը բարդ է և հաճախ անարդյունավետ: Նույնիսկ առաջարկվող սխեմայի քայլ առ քայլ պահպանմամբ, միշտ չէ, որ երաշխավորված է պաթոգենը մարմնից:
Այս երևույթի ձևավորման մեջ կարևոր դեր է խաղում քլամիդիայի մեջ հակաբիոտիկների նկատմամբ կայունության աստիճանական առաջացումը: Հակաբակտերիալ դեղամիջոցների նկատմամբ հարուցիչի դիմադրության առաջին հաղորդումները սկսեցին հայտնվել 1980 թվականին, մասնավորապես, գրանցվել են քլամիդիոզի դիմադրության առանձին դեպքեր տետրացիկլինին, էրիթրոմիցինին, կլինդամիցինին կամ դոքսիցիլինին:
Հետագայում նման դեպքեր սկսեցին ավելի ու ավելի հաճախ արձանագրվել, և այս պահին վկայում են chlamydia trachomatis-ի բազմակի դիմադրողականությունը հակաբակտերիալ դեղամիջոցների երեք հիմնական խմբերի նկատմամբ։
Քլամիդիայի նկատմամբ դիմադրության ձևավորումը տեղի է ունենում երկու ուղղությամբ. Առաջինը բակտերիալ բջջի մակերեսի վրա որոշակի ֆերմենտների արտադրությունը կոդավորող գեների մուտացիան է, որի արդյունքում դեղերի ակտիվությունը կորչում է։
Երկրորդ մեխանիզմը կապված է քլամիդիայի արտաքին բջջային թաղանթի թափանցելիության նվազման հետ, ինչը հանգեցնում է ավելի դանդաղ ներթափանցման: դեղորայքմի խցում. Չնայած նկարագրված մեխանիզմներին, մակրոլիդների նկատմամբ դիմադրողականությունը դեռ ամբողջությամբ ուսումնասիրված չէ:
Թերապիայի վերջնական արդյունքի վրա ազդող մեկ այլ գործոն է քլամիդիայի կայունությունը: Համառությունը մարմնի հյուսվածքներում քլամիդիայի երկարատև ասոցիացիա է:
Այս դեպքում հարուցիչը ապրում է վարակված բջջի ներսում, սակայն ցանցային մարմինների վերածումը տարրական մարմինների ժամանակավորապես արգելափակվում է։ Զարգացման համարժեք ցիկլը վերականգնելու ունակությունն իրականացվում է բարենպաստ պայմանների առկայության դեպքում:
Սա նշանակում է, որ անբարենպաստ պայմաններում քլամիդիաները դադարեցնում են իրենց բաժանումը, փոքր-ինչ փոխում են իրենց հակագենային հատկությունները և վարակված օրգանիզմի հետ մտնում ամբողջական «հավասարակշռության» մեջ։ Այս ժամանակահատվածում քլամիդիան նյութափոխանակության առումով ոչ ակտիվ է:
5. Միզասեռական քլամիդիայի էթիոտրոպային թերապիա
Յուրաքանչյուր հիվանդի համար միզասեռական քլամիդիայի թերապիան ընտրվում է անհատապես:
5.1. Հակաբակտերիալ միջոցների խմբեր
Ըստ բջիջ ներթափանցելու մակարդակի / ունակության, բոլոր հակաբիոտիկները կարելի է բաժանել երեք խմբի.
Ելնելով վերոգրյալից՝ այս պահին միզասեռական քլամիդիայի բուժման հիմնական դեղամիջոցներն են տետրացիկլինների, մակրոլիդների և ֆտորկինոլոնների խմբի հակաբիոտիկները:
Tetracyclines-ն առաջին հակաբակտերիալ դեղամիջոցներից է, որը հայտնաբերվել է անցյալ դարի կեսերին։ Նրանք փոխազդում են բակտերիալ բջջի մակերեսի ռիբոսոմների 30S ենթամիավորի հետ, ինչը հանգեցնում է սպիտակուցի սինթեզի գործընթացի խաթարմանը։
Մակրոլիդները ակտինոմիցետների բնական նյութափոխանակության արտադրանք են, նրանց կառուցվածքը հիմնված է լակտոնային մակրոցիկլային օղակի վրա: Այս խմբի հենց առաջին ներկայացուցիչը՝ էրիթրոմիցինը, առաջին անգամ մեկուսացվել է 1950-ականներին։ Մակրոլիդները արգելակում են սպիտակուցի սինթեզի գործընթացը՝ կապվելով բակտերիաների մակերեսի ռիբոսոմների 50S ենթամիավորների հետ։
Քննարկվող խումբը ներառում է ավելի քան մեկ տասնյակ տարբեր դեղամիջոցներ, հղի կանանց և երեխաների մոտ քլամիդիայի բուժման ժամանակ առաջին հերթին հաշվի են առնվում այդ հակաբիոտիկները: Նույնիսկ ազիտրոմիցինի մեկ օրալ դոզան 1 գրամ չափաբաժնով բավականին արդյունավետ է ոչ բարդ վարակների դեպքում:
Ազգային առաջարկություններում հատուկ տեղ են զբաղեցնում ֆտորկինոլոնային խմբի հակաբիոտիկները՝ բարձր արդյունավետ միջոցներհակամանրէային գործունեության լայն սպեկտր: Նրանց առանձնահատկությունները պլազմայի սպիտակուցների հետ կապվելու ցածր տոկոսն են, տարածման լայն ծավալն ամբողջ մարմնում, երկար կիսամյակը և բարձր կենսահասանելիությունը: Fluoroquinolones-ը հավասարապես բարձր արդյունավետ են ինչպես պարենտերալ, այնպես էլ բանավոր:
Նրանց գործողության մեխանիզմը հիմնված է բակտերիալ ԴՆԹ-ի սինթեզի արգելակման վրա։ Քլամիդիայի բուժման համար եվրոպական և ԱՄՆ ուղեցույցներով առաջարկվում են օֆլոքասին և լևոֆլոքասին:
Վերին միզասեռական համակարգի քլամիդիայի բուժման տևողությունը (կոնքի օրգաններ, էքստրասեռական տեղայնացում) որոշվում է կլինիկական ախտանիշների ծանրությամբ, լաբորատոր թեստերի արդյունքներով և տատանվում է 14-ից 21 օր՝ կախված վարակի ծանրությունից:
Ներկայում ակնկալվում է, որ դեղագործական շուկայում կներդրվի հակաբակտերիալ միջոցների նոր խումբ՝ կետոլիդներ, որոնք կբարձրացնեն հակամանրէային թերապիայի արդյունավետությունը։
Քլամիդիային վարակը կարող է ախտահարել միզասեռական համակարգի ինչպես ստորին, այնպես էլ վերին մասերը: Քլամիդիայի բուժումը կարող է տարբեր լինել՝ կախված վարակի տեղակայումից:
Ռուսական արձանագրությունները և ստորին միզասեռական տրակտի քլամիդիայի բուժման եվրոպական սխեմաները առաջարկում են օգտագործել (նշված դեղամիջոցներից մեկը).
Այլընտրանքային բուժման ռեժիմները ներառում են (հետևյալ դեղերից մեկը).
Հակաբակտերիալ միջոցներով բուժումը պետք է ընդհատի քլամիդիայի զարգացման առնվազն 4-6 ցիկլ, որոնցից մեկը տևում է մոտ 72 ժամ:
Վերին միզասեռական համակարգի վնասվածքներով քլամիդիայի բուժումը նույնպես կարգավորվում է, թերապիայի տևողությունը, որպես կանոն, որոշ չափով ավելի բարձր է, քան չբարդացած վարակի դեպքում:
Կուրսի ընդհանուր տեւողությունը որոշվում է ըստ կլինիկական պատկերի ծանրության, լաբորատոր հետազոտությունների արդյունքների եւ կազմում է 14-21 օր՝ կախված վարակի ծանրությունից։ Ընտրության դեղերն են.
Այլընտրանքային հակամանրէային միջոցները ներառում են.
Դեպքերի ճնշող մեծամասնությունում դեղորայքային էթոտրոպային թերապիայի ներկայացված սխեմաները համալրվում են սիմպտոմատիկ և պաթոգենետիկ միջոցներով՝ իմունոմոդուլյատորներով, հակաբորբոքային դեղամիջոցներով, ֆերմենտներով, հակասպազմոդիկներով, արյան շրջանառության խթանիչներով: Նրանցից ոչ բոլորն ունեն բավարար ապացույցների բազա։
5.3. Հղի կանանց վարելու մարտավարություն
Հղիության ընթացքում քլամիդիայով վարակվելը կարող է հանգեցնել հետևյալ հետևանքների.
Հղի կանանց մոտ քլամիդիայի բուժման համար դեղերի ընտրությունն ավելի դժվար է, հնարավորը Բացասական ազդեցությունպտղին։ Սխեմաներում օգտագործվող հակաբիոտիկները չպետք է ունենան տերատոգեն, սաղմնային և պտղի թունավոր ազդեցություն:
Այլընտրանքային դեղերը ներառում են.
Նախկինում ժոսամիցինը ներառված էր հղիության ընթացքում քլամիդիայի բուժման ստանդարտ բուժման մեջ:
6. Իմունոլոգիական կարգավիճակի շտկում
Քլամիդիայի ամբողջական բուժումն անհնար է առանց առաջացած իմունային խանգարումների ամբողջական շտկման: Դրա համար հակաբիոտիկ թերապիան պետք է համակցվի իմունոմոդուլացնող դեղամիջոցների օգտագործման հետ, ինչպիսիք են ցիկլոֆերոնը, վիֆերոնը կամ նեովիրը:
Պարտադիր միջոցառումներ, որոնք ուղղված են մարմնի ընդհանուր իմունային ռեակտիվ կարողությունների բարձրացմանը: Օգտագործելով ժամանակակից մեթոդներախտորոշմամբ (ուլտրակառուցվածքային անալիզ), ապացուցվել է, որ իմունոմոդուլյատորներով հակաբիոտիկ թերապիայի ավելացումը քլամիդիային բնորոշ ֆագոցիտոզի թերի գործընթացը վերածում է ավարտվածի։
Որոշ հեղինակներ (Գլազկովա, Պոլկանով) նախընտրում են քլամիդիայի վերացման փուլային սխեման: Նրանք խորհուրդ են տալիս առաջին փուլում բարձրացնել օրգանիզմի ընդհանուր ոչ սպեցիֆիկ իմունիտետը իմունոմոդուլյատորների օգնությամբ, իսկ հետո երկրորդ (հիմնական) փուլում իրականացնել հակաբիոտիկներով վերացման թերապիա։
Վերջին փուլը, նրանց կարծիքով, մարմնի վերականգնման փուլն է՝ համակարգային ադապտոգենների, հակաօքսիդանտների դասընթացների օգտագործմամբ։
Մի շարք ռուս հետազոտողներ պնդում են, որ բուժման ռեժիմին ինտերֆերոնների ավելացումը ոչ միայն մեծացնում է թերապիայի հաջողության մակարդակը, այլև զգալիորեն կրճատում է դրա տևողությունը։
Բուժման ամենաբարձր արդյունավետությունը (մինչև 95%) ձեռք է բերվել քլամիդիայի համալիր թերապիայի միջոցով հակաբիոտիկներով, ֆերմենտներով և ինտերֆերոնային պատրաստուկներով (էկզոգեն կամ սինթեզի ինդուկտորներ): Այսօր ամենաանվտանգը իմունոմոդուլյատորներն են տեղական օգտագործման դեղաչափերով:
6.1. Իմունոմոդուլատորներ. խմբեր, արդյունավետության գնահատում
Բոլոր իմունոմոդուլյատորները պայմանականորեն կարելի է բաժանել երկու մեծ խմբի.
Քլամիդիայի համալիր բուժման ժամանակ ավելի հաճախ օգտագործվում են արհեստական էկզոգեն ինտերֆերոնի պատրաստուկներ, սեփական ինտերֆերոնների սինթեզի ինդուկտորները միայն խոստումնալից միջոցներ են։
Միաձուլման ինդուկտորները բնական և սինթետիկ միացությունների մեծ, բազմազան ընտանիք են: Ի տարբերություն էկզոգեն ինտերֆերոնների, ինդուկտորները չունեն հակագենային հատկություն, և դրանց սինթեզը լիովին վերահսկվում է մարդու մարմնի կողմից։
Այս խմբի ամենաշատ ուսումնասիրված դեղամիջոցը ցիկլոֆերոնն է: Այն բնական բնական ալկալոիդի ջրում լուծվող սինթետիկ անալոգ է: Լիմֆոիդ հյուսվածքներում դեղը խթանում է ինտերֆերոնի արտադրությունը:
Դեղը ունի բարձր կենսաբանական ակտիվություն և չունի քաղցկեղածին, մուտագեն և սաղմնային ազդեցություն:
Օրվա ընթացքում այն արտազատվում է երիկամներով՝ անփոփոխ, չի կուտակվում օրգանիզմում և թունավոր ազդեցություն չի ունենում լյարդի վրա (20 օրվա ընթացքում 250 միլիգրամ ներմկանային եղանակով յուրաքանչյուր երկրորդ օրը)։
Ֆերմենտային թերապիան նույնպես համարվում է օժանդակ թերապիա: Ռուսաստանի Դաշնությունում միզասեռական քլամիդիայի բուժումը հաճախ համալրվում է համակարգային ֆերմենտային պատրաստուկներով (վոբենզիմ, ֆլոգենզիմ): Ֆերմենտների և հակաբիոտիկների համակցված օգտագործումը մեծացնում է վերջիններիս կոնցենտրացիան բորբոքային ֆոկուսում։ Դեղերը չունեն ապացույցների բազա, դրանց օգտագործումը միջազգային մակարդակով արդարացված չէ։
7. Բուժման չափանիշներ
Թերապիայի հաջողության հիմնական չափանիշներն են հարուցչի վերացումը (վերացումը) և վարակի ախտանիշների թեթևացումը: Բուժման արդյունավետության լաբորատոր մոնիտորինգը պետք է իրականացվի հակաբակտերիալ դեղամիջոցների կուրսի ավարտից ոչ շուտ, քան 1 ամիս հետո (PCR օգտագործելիս):
Բուժման ցածր արդյունավետությունը կարող է պայմանավորված լինել.
Եթե առաջին կուրսն անարդյունավետ է, կարող եք շարունակել բուժումը այլ խմբի հակաբիոտիկներով։
Սեռական ճանապարհով փոխանցվող ամենատարածված հիվանդությունը քլամիդիան է: Կանանց մոտ բուժումը շատ դեպքերում բարդանում է ծանր ախտանիշների բացակայությամբ: Այդ ընթացքում հիվանդությունը զարգանում է, զարգանում են բարդություններ։ Վիճակագրությունը տվյալներ ունի, որ ամեն տարի ավելի քան 140 միլիոն մարդ վարակվում է։ Ինչն է առաջացնում հիվանդությունը, դրա ախտանիշները, հնարավոր բարդություններև որն է կանանց մոտ քլամիդիայի արդյունավետ բուժումը, մենք կքննարկենք այս հոդվածում:
Ինչ է քլամիդիան:
Քլամիդիան հիվանդությունների շարք է, որոնք առաջանում են քլամիդիա մանրէի տարբեր տեսակների կողմից: Այս միկրոօրգանիզմները առաջացնում են մաշկային հիվանդություններ, թոքաբորբ և այլ շնչառական հիվանդություններ։ Քլամիդիայի տեսակներից մեկը՝ Chlamydia trahomatis-ը, նպաստում է միզասեռական քլամիդիայի առաջացմանը։
Բայց սովորաբար այս փուլում կանանց մոտ քլամիդիան չի բուժվում, դեղեր չեն ընդունվում, քանի որ հաճախ վարակված անձը չգիտի հիվանդության մասին ախտանիշների բացակայության պատճառով: Այդ ընթացքում բակտերիան բազմանում է, և նոր ախտահարումներ են առաջանում։ Քլամիդիայի ինկուբացիոն շրջանը մինչև մեկ ամիս է՝ կախված մարդու իմունիտետից։
Վարակման ուղիները
Սեռական օրգանների քլամիդիան փոխանցվում է սեռական ճանապարհով: Բերանի հակաբեղմնավորիչները և սեռական հարաբերությունների ընդհատումը չեն կարող պաշտպանել վարակից: Վարակումը տեղի է ունենում 70% դեպքերում անպաշտպան ինտիմ հարաբերություններով զուգընկերոջ՝ բակտերիա կրողի հետ:
Քլամիդիան վարակված մորից փոխանցվում է նորածին երեխային և՛ արգանդում, և՛ ծննդաբերության ընթացքում: Բժշկական գիտության մեջ տարաձայնություններ կան տնային պայմաններում բակտերիաների փոխանցման հնարավորության շուրջ ընդհանուր ֆոնդերանձնական հիգիենա և սպիտակեղեն. Հայտնի է, որ քլամիդիան արտաքին միջավայրում կարող է գոյություն ունենալ մինչև 2 օր։ Նրանք մահանում են միայն մշակման ժամանակ: բարձր ջերմաստիճանի. Բայց որքա՞ն է այս դեպքում մարդու վարակվելու հավանականությունը՝ կոնսենսուս չկա։
Հիվանդության ձևերը
Բժշկության մեջ քլամիդիայի երկու ձև կա՝ կախված վնասվածքի աստիճանից և հիվանդության տեւողությունից։ Նրանցից յուրաքանչյուրն ունի իր ախտանիշները և անհատական բուժման ռեժիմը: Դասակարգումը հետևյալն է.
- Թարմ ձևն ազդում է միզասեռական համակարգի ստորին հատվածի վրա։ Հիվանդության տեւողությունը մինչեւ 2 ամիս է։
- Երբ բակտերիաները տարածվում են ստորին միզուղիների վրա և որքան ժամանակ կյանքի ցիկլերըավելի քան 2 ամիս, հետո բժիշկները ախտորոշում են «քրոնիկ քլամիդիա»։ Կանանց բուժումն այս դեպքում ներառում է լրացուցիչ, հաճախ համակցված հակաբակտերիալ դեղամիջոցներ:
Բժշկական վիճակագրությունը նշում է, որ քլամիդիոզով վարակվածների 67%-ի դեպքում հիվանդությունը լիովին ասիմպտոմատիկ է։ Այս դեպքում հիվանդությունը դրսևորվում է միայն քրոնիկ ընթացքի և համապատասխան ախտանիշներով բարդությունների զարգացման փուլում։ Ամենից հաճախ ծանր ախտանշաններն ի հայտ են գալիս միայն այն ժամանակ, երբ քլամիդիայի զարգացման քրոնիկական փուլը զարգացած է և դրսևորվում է հետևյալ կերպ.
- այրվում է միզուկում և հեշտոցում;
- սեռական օրգանների քոր առաջացում;
- ամպամած արտանետում տհաճ հոտով;
- ցավ միզելու ժամանակ;
- ձգվող ցավ որովայնի ստորին հատվածում;
- անհանգստություն սեռական հարաբերության ժամանակ;
- դաշտանային ցիկլի կեսին խայտաբղետություն;
- մարմնի ջերմաստիճանի բարձրացում;
- դաշտանային ցիկլի խախտում.
Քլամիդիայի պատճառները
Քլամիդիայի լայնածավալ տարածման պատճառ է հանդիսանում խնդրի մասին հանրային իրազեկվածության բացակայությունը, հատկապես դեռահասների շրջանում։ Քչերը գիտեն, թե ինչպես է վերաբերվում քլամիդիային կանանց մոտ: Հիվանդության դեմ պայքարի համար անհրաժեշտ դեղամիջոցները, մինչդեռ, լրացուցիչ վնաս են հասցնում երիտասարդ օրգանիզմի առողջությանը՝ բավականին ագրեսիվ ազդելով նրա վրա և ունենալով մի շարք կողմնակի ազդեցություններ։
Նպաստել բակտերիալ վարակի առաջացմանը. սեռական ակտիվության վաղ սկիզբը, զուգընկերների պատահական փոփոխությունը, պահպանակով չպաշտպանված սեռական հարաբերությունը:

Ինչն է վտանգավոր կնոջ համար
Այստեղից հարց է ծագում, թե ինչն է այդքան սարսափելի քլամիդիան, եթե շատ դեպքերում հիվանդությունը չի արտահայտվում ցավային որևէ ախտանիշով: Պատասխանը միանշանակ է՝ հիվանդությունը վտանգավոր է լուրջ բարդությունների զարգացմամբ։ Անհրաժեշտ բուժման բացակայության դեպքում քլամիդիան կարող է ազդել վերարտադրողական օրգանների վրա և նպաստել նման պաթոլոգիական պրոցեսների առաջացմանը.
- արգանդի վզիկի բորբոքում կամ արգանդի վզիկի բորբոքում;
- արգանդի, ձվարանների, արգանդի խողովակների պաթոլոգիական պրոցեսները;
- սոսինձային գործընթացները կոնքի օրգաններում;
- էնդոմետիտ - արգանդի էնդոմետրիում;
- ցիստիտ և urethritis;
- բարդությունների արդյունքում՝ անպտղություն.
Հղիության ընթացքում քլամիդիայի վտանգը
Քլամիդիան չափազանց վտանգավոր է հղի կանանց համար: Բուժումը բարդանում է հիվանդի կողմից մի շարք անհրաժեշտ դեղամիջոցներ ընդունելու անկարողությամբ, քանի որ դրանց մեծ մասը կարող է չափազանց բացասական ազդեցություն ունենալ պտղի զարգացման վրա: Հիվանդության ասիմպտոմատիկ ընթացքը և, համապատասխանաբար, դրա ուշ հայտնաբերումն ու ժամանակին բուժումը կարող են հանգեցնել բարդությունների կամ հղիության ընդհատման՝ ջերմություն, պոլիհիդրամնիոզ, չզարգացող հղիություն, թաղանթների պատռվածք, վիժում կամ վաղաժամ ծնունդ: Զարգանալու հնարավորությունների ավելացում էկտոպիկ Հղիությունեթե բեղմնավորումը տեղի է ունեցել կնոջ մարմնում վարակի առկայության դեպքում. Դեպքերի 30%-ի դեպքում պտուղը վարակվում է ներարգանդային, իսկ 40%-ի դեպքում երեխան վարակվում է ծննդաբերական ջրանցքով անցնելու ժամանակ։
Ինչն է վտանգավոր երեխայի համար

Քլամիդիայի ախտորոշում
Գինեկոլոգը հայելիների օգնությամբ ընդհանուր հետազոտության ժամանակ կարող է կասկածել վարակի առկայության մասին։ Նա կկարողանա հայտնաբերել վերարտադրողական համակարգի հիվանդությունների մեծամասնությանը բնորոշ ախտանիշներ՝ բորբոքային պրոցեսներ, էրոզիայի տարածքներ, մեծ քանակությամբ սեկրեցներ, դրանց համապատասխան հետևողականություն, գույն և հոտ:
Ախտորոշումը հաստատելու և պաթոլոգիական պրոցեսների պատճառները պարզելու համար մասնագետը վագինից շվաբր կվերցնի մանրէաբանական վերլուծության համար: Ընդհանուր քսուքը չի կարող բացահայտել քլամիդիայի առկայությունը, սակայն այն կբացահայտի սեռական ճանապարհով փոխանցվող այլ վարակները, որոնք հաճախ զարգանում են քլամիդիայի հետ զուգահեռ:
Քլամիդիային հակամարմինները որոշելու համար արյան թեստը նույնպես չի կարող հաստատապես հաստատել ախտորոշումը: Քանի որ հակամարմինների առկայությունը կամ բացակայությունը չի կարող հուսալիորեն ցույց տալ օրգանիզմում կենդանի բակտերիաների առկայությունը։
PCR - ախտորոշումն իրականացվում է քլամիդիայի ԴՆԹ-ի որոշման համար: Վերլուծության նյութը հեշտոցային արտանետումն է: Դրական արդյունքվերլուծությունը հուսալիորեն կհաստատի վարակի առկայությունը: Բայց եթե բացասական է, անհրաժեշտ է ավելի շատ հետազոտություն:
Բակտերիալ կուլտուրան քլամիդիան հայտնաբերելու ամենահուսալի միջոցն է: Անալիզի նյութը (հեշտոցից արտանետումը) տեղադրվում է քլամիդիայի համար բարենպաստ միջավայրում։ Այնուհետև բակտերիաների աճի և վերարտադրության համար անհրաժեշտ ժամանակից հետո մանրադիտակի տակ որոշվում է դրանց առկայությունը կամ բացակայությունը։

Քլամիդիայի բուժման մեթոդներ
Հիվանդությունը բուժվում է ընդհանուր և տեղային մեթոդներով։ Կանանց մոտ քլամիդիայի բուժման հիմնական միջոցը հակաբիոտիկներն են: Բուժման սխեման մշակվում է բժշկի կողմից անհատապես. Հակաբակտերիալ միջոց ընտրելիս պետք է հաշվի առնել հետևյալ գործոնները.
Բացի հակաբակտերիալ միջոցներից, նշանակվում են իմունոմոդուլացնող դեղամիջոցներ, պրոբիոտիկներ, ֆերմենտներ:

Քլամիդիայի բուժման ռեժիմը
Ախտորոշումը հաստատելուց հետո անհրաժեշտ է նշանակել պատշաճ բուժումքլամիդիա կանանց մոտ. Սխեման հետևյալն է.
1. Քլամիդիայի բուժման մակրոլիդներն ունեն ամենաբարձր արդյունավետությունը.
- «Էրիտրոմիցին» դեղամիջոց՝ 0,5 գ օրական 4 անգամ 2 շաբաթվա ընթացքում;
- նշանակում է «Josamycin»՝ 1 գ մեկանգամյա, ապա 0,5 գ օրական երկու անգամ 10 օրվա ընթացքում;
- «Սպիրամիցին» դեղամիջոց՝ օրական երեք անգամ, 3 միլիոն IU 10 օրվա ընթացքում;
- «Կլասիդ» դեղամիջոց՝ օրական երկու անգամ, 250 մգ 14 օրվա ընթացքում:
2. Ֆտորկինոլոններն ավելի քիչ են օգտագործվում, քանի որ բակտերիաների շատ տեսակներ դիմացկուն են այս տեսակի հակաբիոտիկների նկատմամբ.
- նշանակում է «Օֆլոկսածին»՝ օրական երկու անգամ մեկ դեղահատ 10 օրվա ընթացքում։ Անարդյունավետության դեպքում բժիշկը կարող է մեծացնել դեղաքանակը.
- «Լոմեֆլոքասին» դեղամիջոց. 1 դեղահատ օրական մեկ անգամ, 10 օր օգտագործվում է քլամիդիայի ոչ բարդ ձևերի դեպքում.
- «Pefloxacin» դեղը `600 մգ մեկ անգամ 7 օրվա ընթացքում:
3. Լայն սպեկտրի հակաբիոտիկ «Կլինդամիցին» ընդունվում է 2 հաբ օրական 4 անգամ 7 օրվա ընթացքում։ Օգտագործելով այս դեղըԿանանց մոտ քլամիդիայի արդյունավետ բուժում կա: Վերանայումները ցույց են տալիս ամբողջական բուժման դեպքերի մեծ մասը և դեղամիջոցի նկատմամբ անբարենպաստ ռեակցիաների նվազագույն քանակը:
Իմունոմոդուլացնող թերապիան օգնում է մարմնին ուժ հավաքել վարակի դեմ պայքարելու համար, երբ քլամիդիան բուժվում է կանանց մոտ: Դեղերը նշանակվում են հետևյալ կերպ՝ «Ցիկլոֆերոն» միջոցը 5 ներարկումների ընթացքում՝ ըստ սահմանված սխեմայի՝ հակաբիոտիկների ընդունմանը զուգահեռ։ Իսկ «Neovir» դեղամիջոցը 250 մլ 7 ներարկումից յուրաքանչյուր 48 ժամը մեկ հակաբիոտիկների կուրսից հետո։
Հակաբիոտիկները չափազանց բացասաբար են ազդում աղեստամոքսային տրակտի միկրոֆլորայի վրա։ Ստամոքսի հիվանդությունների զարգացումը կանխելու համար նշանակվում են ֆերմենտային պատրաստուկներ և պրոբիոտիկներ՝ Bifidumbacterin, Lactobacterin, Chlorella, Hilak-forte և այլն։

Քլամիդիայի տեղական բուժում
Բացի ընդհանուր թերապիայից, գինեկոլոգը կանանց մոտ նախատեսում է նաև քլամիդիայի տեղական բուժում: Մոմերը հակաբորբոքային և հակաբակտերիալ հատկություններ ունեն: Դիմեքսիդի լուծույթն օգտագործվում է նաև տամպոնների, հակաբակտերիալ գելերի և քսուքների տեսքով, դոչինգով։ Օրգանիզմի ուժը վերականգնելու համար բժիշկը կնշանակի մուլտիվիտամինների համալիր, օրինակ՝ Սուպրադին։ Վարակի բուժման ընթացքում դուք պետք է ձեռնպահ մնաք սեռական հարաբերությունից կամ օգտագործեք պահպանակ։
Ֆիզիոթերապիայի ընթացակարգեր
Քլամիդիայի բուժման ժամանակ, հատկապես քրոնիկական ձևով, բուժման արդյունավետ լրացուցիչ մեթոդները ֆիզիոթերապիայի մեթոդներն են.
- ցածր հաճախականության ուլտրաձայնային հետազոտություն;
- տեղական լազերային ֆորեզ;
- էլեկտրոֆորեզ;
- UFOK.
Քրոնիկ քլամիդիայի բուժում
Եթե բժիշկը ախտորոշել է «քրոնիկ քլամիդիա», ապա կանանց մոտ բուժումը ներառում է հետևյալ սխեման.
- «Neovir» կամ «Cycloferon» դեղերի ներարկումներ ամեն օր 7 անգամ:
- Նշանակում է «Ռովամիցին» սկսում է ընդունել 3 միլիոն IU օրական երեք անգամ ցիկլոֆերոնի երրորդ ներարկումից հետո: Բուժման կուրսը 14 օր է։
- «Դիֆլուկան» դեղամիջոցը 1 պարկուճ հիմնական հակաբիոտիկով բուժման 7-րդ և 14-րդ օրը։
- Վիտամինային համալիրներ.
- Ֆիզիոթերապիայի ընթացակարգերը ըստ ցուցումների.
Բուժում հղիության ընթացքում
- Բժշկի կողմից նշանակված հակաբիոտիկ թերապիա՝ «Էրիտրոմիցին», «Ռովամիցին», «Սումամեդ» պատրաստուկներ։
- Իմունոմոդուլացնող թերապիա այնպիսի դեղամիջոցների, մոմերի օգնությամբ, որոնք ներառում են այնպիսի նյութեր, ինչպիսիք են միելոպիդը, էկոնազոլի նիտրատը կամ ինտերֆերոնը:
- Պրոբիոտիկ պատրաստուկներ տեղային մոմերի և բանավոր միջոցների տեսքով:

Բուժման հաստատում
Քանի որ քլամիդիան հազվադեպ է դրսևորվում ծանր ախտանիշներով, և դրանց բացակայությունը որևէ կերպ չի կարելի դատել: արդյունավետ բուժումհիվանդություններ, վարակի դեմ պայքարի դեղորայքային կուրսը անցնելուց հետո հրամայական է մի քանի փուլով և տարբեր մեթոդներով վերահսկողական թեստեր անցկացնել.

Քլամիդիայի կանխարգելում
Քլամիդիան լուրջ բարդություն է: Կանանց մոտ բուժումն իրականացվում է հակաբակտերիալ դեղամիջոցներով, որոնք բացասաբար են ազդում տարբեր ներքին օրգանների վրա: Կանխարգելիչ մեթոդները կօգնեն խուսափել բազմաթիվ առողջական խնդիրներից, մասնավորապես՝ պատասխանատու վերաբերմունքից սեփական առողջությունը, որը դրսևորվում է անառակության և անցման բացառմամբ, հակաբեղմնավորման արգելքային մեթոդների կիրառմամբ և պարբերական բժշկական զննումներով։ Հղիության ընթացքում և դրա պլանավորման ընթացքում բարդությունները կանխելու համար անհրաժեշտ է թեստ անցնել քլամիդիոզի և սեռական ճանապարհով փոխանցվող այլ վարակների համար:
Քլամիդիան նենգորեն ասիմպտոմատիկ է և արագ տարածվում է: Հետեւաբար, բուժման բացակայությունը կամ վարակի դեմ պայքարի անկախ փորձերը կարող են հանգեցնել անկանխատեսելի հետեւանքների եւ լուրջ վնաս հասցնել վարակված անձի եւ նրա զուգընկերոջ առողջությանը: Բժշկի այցելությունը կօգնի կանխել բարդությունների զարգացումը և հաղթահարել հիվանդությունը։
Ռուսաստանի համար, ինչպես շատերի համար Եվրոպական երկրներ, լուրջ խնդիր է բնակչության հայաթափումը։ Հետխորհրդային ժամանակաշրջանի դրամատիկ ժողովրդագրական իրավիճակից հետո Ռուսաստանի Դաշնությունում ծնելիության մակարդակը ներկայումս դեռ անկայուն է։
Հարկ է նշել, որ ողջ աշխարհում բնակչության բնական աճի ցածր տեմպեր են նկատվում նույնիսկ կյանքի որակի առումով ամենաբարենպաստ երկրներում։
Բացի այդ, տարիքային բուրգի հետ կապված փոփոխությունները լավատեսություն չեն ներշնչում. աշխարհի բնակչությունը անշեղորեն ծերանում է ոչ միայն Եվրոպայում, այլև Աֆրիկայում: Այս առումով ռազմավարական մարտահրավեր Ռուսաստանի Դաշնություն, — երկրի բնակչության կայունացում.
Բացի զուտ սոցիալ-տնտեսական պատճառներից, ժողովրդագրական ճգնաժամի առաջատար տեղն, իհարկե, զբաղեցնում է տղամարդկանց և կանանց վերարտադրողական առողջության խնդիրը։
Հայտնի է, որ զույգի անպտղության պատճառների մոտ 40%-ը կապված է արական գործոնի հետ, մինչդեռ տղամարդկանց 70%-ի մոտ օլիգոաստենոտերատոզոսպերմիա է, իսկ 13%-ը՝ ազոոսպերմիա։
Ըստ արդի պատկերացումների՝ տղամարդու պտղաբերության մեխանիզմի խախտման հիմքը հորմոնալ անհավասարակշռությունն է, ամորձիների պաթոլոգիան, գենետիկական խանգարումները, ժառանգական գործոնները, աուտոիմուն ագրեսիան։
Վերջերս աճել է հետաքրքրությունը սերմնաբջիջների պոլիմորֆոնուկլեար լեյկոցիտների կողմից ռեակտիվ թթվածնային ռադիկալների (ROS) չափից ավելի արտադրության ուսումնասիրության նկատմամբ, որոնք հանդիսանում են օքսիդատիվ սթրեսի պատճառ, ինչը հանգեցնում է սերմնաբջիջների մեմբրանի վնասմանը, սպերմատոզոիդների շարժունակության նվազմանը և խախտմանը: նրանց բեղմնավորման ունակությունը:
Հաստատվել է, որ միջուկային ԴՆԹ-ի վնասը, որն առաջացնում է սերմնահեղուկի ֆունկցիայի խանգարում, չզարգացող հղիության հիմնական պատճառն է, ազդում է սաղմի զարգացման և իմպլանտացիայի վրա և մի քանի անգամ մեծացնում է ինքնաբուխ աբորտի վտանգը։
Վերարտադրողական օրգանների պաթոլոգիայի զարգացման մեջ նշանակալի տեղ է զբաղեցնում ուրոպաթոգեն և պատեհապաշտ միկրոօրգանիզմների լայն տեսականի, այդ թվում՝ սեռական ճանապարհով փոխանցվող վարակներով (սեռավարակներով) միզասեռական համակարգի գաղութացումը, որը ենթադրում է. պաթոլոգիական փոփոխություններսերմնաժայթքում.
Արական պտղաբերության խախտումը միզասեռական տրակտի վարակիչ և բորբոքային պրոցեսի հետևանքով ուղղակիորեն կապված է ROS-ի հիպերարտադրության, էպիդիդիմիսի ֆունկցիայի կամ անցանելիության խախտման և հակասպերմատոզոիդների արտադրության պաթոլոգիական խթանման հետ:
Տղամարդկանց պտղաբերության նվազմանը նպաստող մեկ այլ նշանակալի գործոն պրոստատիտն է:
Հայտնի է, որ գեղձի սեկրետորային ֆունկցիայի փոփոխությունը հանգեցնում է սերմնահեղուկի քանակական և որակական կազմի խախտման, իսկ միկրոօրգանիզմների և նրանց նյութափոխանակության արտադրանքի թունավոր ազդեցությունը բացասաբար է անդրադառնում ընդհանրապես սպերմատոգենեզի վրա: Կան ապացույցներ, որ քրոնիկական պրոստատիտը հանգեցնում է սերմնահեղուկում ROS-ի արտադրության ավելացմանը միջինը 8 անգամ:
Միզասեռական քլամիդիա
Աշխարհի բոլոր երկրներում իր արդիականությունը չի կորցնում քլամիդիալ վարակի հաճախականության խնդիրը, որը գերակշռում է բոլոր սեռավարակների հայտնաբերման հաճախականության մեջ։
Միզասեռական քլամիդիան, որը առաջանում է C. trachomatis-ով (D-ից K սերովարներ) սեռավարակների շարքում առաջատար տեղերից մեկն է մարդու վերարտադրողական համակարգի վրա վնասակար ազդեցության տեսանկյունից:
Ըստ հաճախականության առաջացման ոչ գոնոկոկային urethritis ամենատարածված pathogens C. trachomatisտեւում է 11%-ից մինչեւ 43%, մինչդեռ M. genitalium– 9%-ից մինչև 25%, Տր. հեշտոցային— 1%-ից մինչև 20%: Ընդ որում, բոլոր դիտարկումների 65%-ը բաժին է ընկնում տղամարդկանց:
հետ միասին T. pallidum, N. gonorrhoeae, Tr. vaginalis և M. genitalium, C. trachomatisբացարձակ հարուցիչ է և ենթակա է պարտադիր սանիտարահիգիենիկ պայմանների բարձր ռիսկայինծանր բարդությունների զարգացում.
Չնայած սեռավարակների դեմ պայքարի համար աշխարհի շատ երկրներում ընդունված ծրագրերին, միզասեռական խլամիդիալ վարակի դեպքերի նվազում չի նկատվում։ Օրինակ՝ Եվրոպայում տարեկան գրանցվում է քլամիդիայի 600 հազար նոր դեպք։
Մինչդեռ, հիվանդացության մակարդակը չի արտացոլում իրական վիճակագրական ցուցանիշները, քանի որ ենթադրվում է, որ քլամիդիայով տղամարդկանց 40-50%-ն ասիմպտոմատիկ է, ինչն իր հերթին մեծացնում է լուրջ բարդությունների զարգացման և վարակի հետագա տարածման վտանգը։
Մեզ մոտ քլամիդիոզի, ինչպես նաև առհասարակ սեռավարակների խնդիրը, կարծես թե ավելի զգալի է դառնում՝ պայմանավորված փոփոխությունների պատճառով. վերջին տարիներըբնակչության սեռական վարքագծի մոդել, սեռական դեբյուտի տարիքի նվազում, ընդհանուր անառակության մակարդակի բարձրացում և հարևան երկրներից աշխատանքային միգրանտների հոսք:
Կարևոր է նշել, որ քլամիդիան հաճախ հանդիպում է ասիմպտոմատիկ և ենթկլինիկական ձևերով, ինչը չափազանց կարևոր է համաճարակաբանական տեսանկյունից, այն կարող է ախտորոշվել ոչ միայն որպես մոնոինֆեկցիա, այլև հայտնաբերվում է այլ բակտերիաների և վիրուսների և դրանց համակցությունների հետ միասին: սրելով պաթոլոգիական գործընթացի ընթացքը.
Բացի այդ, C. trachomatisԱյն նաև ROS-ի հիպերարտադրության գործոն է, որը հանգեցնում է օքսիդատիվ սթրեսի՝ քրոմատինի համապատասխան փաթեթավորման հետագա խախտմամբ, առաջացնելով ԴՆԹ-ի մասնատում և առաջացնելով սպերմատոզոիդների միջնորդավորված ապոպտոզ:
Քլամիդիալ վարակի կլինիկական դրսևորումները
Տղամարդկանց մոտ քլամիդիայի հիմնական դրսևորումն ուրետրիտն է, որն արտահայտվում է սակավ լորձաթաղանթով կամ թեթև լորձաթարային արտանետմամբ, որը հաճախ ուղեկցվում է այրմամբ, քորով և երբեմն դիզուրիայով, որը տեղի է ունենում անպաշտպան սեռական շփումից մի քանի օր կամ շաբաթ անց: Ի լրումն տորպիդ միզուղիների, միզասեռական համակարգի գաղութացումը քլամիդիալ վարակով կարող է հանգեցնել այնպիսի բարդությունների զարգացման, ինչպիսիք են էպիդիդիմիտը, ֆունիկուլիտը և պրոստատիտը, որոնք կապված են ուրեթրիտի հետ, ինչը անխուսափելիորեն մեծացնում է հետագա պաթոսպերմիայի հավանականությունը:
Բացի այդ, ժամը տարբեր տարբերակներսեռական ակտիվությունը կարող է առաջանալ քլամիդիալ ֆարինգիտ, անորեկտալ շրջանի քլամիդիա, քլամիդիալ կոնյուկտիվիտ: Որոշ դեպքերում ախտորոշվում է urethrooculosynovial համախտանիշ (urethritis, conjunctivitis, reactive arthritis):
Քրոնիկ պրոստատիտ, որը կապված է քլամիդիալ վարակի հետ
Վերջին տարիներին կրկին հետաքրքրություն է առաջացել քլամիդիալ վարակի նկատմամբ՝ որպես խրոնիկ պրոստատիտի առաջացման գործոն: Ֆորմալ կերպով C. trachomatisպրոստատիտի զարգացման չապացուցված, բայց միանգամայն հավանական պատճառ է: Գործնական դիտարկումները ցույց են տալիս, որ դա քլամիդիան է, որը հաճախ առաջատար վարակիչ գործակալն է քրոնիկ պրոստատիտի էթիոլոգիայում:
Այս պնդման հիմքը նույնականացումն է C. trachomatisշագանակագեղձի գաղտնիքում՝ միզուղիների այլ վարակների բացակայության դեպքում՝ շագանակագեղձի գաղտնիքում քրոնիկական պրոստատիտի և լեյկոցիտոզի բնորոշ ախտանիշների ֆոնին։
Քլամիդիայի ախտորոշում
Քլամիդիալ վարակի ախտորոշման ստուգումը հիմնված է լաբորատոր հետազոտական մեթոդների արդյունքների վրա՝ օգտագործելով նուկլեինաթթվի ուժեղացման (NAAT) կամ մեկուսացման խիստ զգայուն և հատուկ մեթոդներ: C. trachomatis McCoy բջջային կուլտուրայում («ոսկե ստանդարտ»):
Հարկ է ընդգծել, որ սքրինինգի մեթոդները, ինչպիսիք են ուղղակի իմունֆլյորեսցենտը (DIF) և սերոլոգիական հետազոտությունները (ELISA), ներկայումս չեն օգտագործվում իրենց անբավարար զգայունության և ցածր տեղեկատվության պարունակության պատճառով:
Բուժում
Քլամիդիային վարակի բուժման հիմնական նպատակը վերացումն է։ C. trachomatisև վարակի կլինիկական դրսևորումների լուծում:
Կարևոր է նշել, որ հիվանդի մոտ քլամիդիայի հայտնաբերումը պահանջում է սեռական գործընկերոջ կանխարգելիչ բուժում:
Ուրոլոգիայի եվրոպական ասոցիացիայի (EAU) սեռավարակների բուժման վերաբերյալ առաջարկություններում և Սեռավարակներով փոխանցվող վարակների դեմ միջազգային միության (IUSTI) (2011) առաջարկություններում, ինչպես նաև հակամանրէային թերապիայի և երիկամների վարակների կանխարգելման ռուսական ազգային ուղեցույցներում: , միզուղիները և տղամարդու սեռական օրգանները, ֆտորկինոլոնները (լևոֆլոքասին) ցուցված են քլամիդիայի բուժման սխեմաներում այլընտրանքային դեղամիջոցներից:
Բացի այդ, լևոֆլոքասինը հայտնի է որպես ԱՄՆ-ում FDA-ի կողմից հաստատված միակ ֆտորկինոլոնը: սննդամթերքև դեղերը (ԱՄՆ սննդամթերքի և դեղերի վարչություն, FDA)՝ որպես միզուղիների վարակների (ոչ գոնոկոկային ուրետրիտ, միզասեռական խլամիդիա, գոնոկոկային վարակ և քրոնիկ բակտերիալ պրոստատիտ) բուժման համար ընտրված դեղամիջոց:
Քլամիդիալ վարակի ոչ բարդ և բարդ ձևերի թերապիայի ընդհանուր սկզբունքները ներկայացված են Աղյուսակում: 1 և 2.
Հարկ է ընդգծել, որ քլամիդիայի բարդ ձևերը (էպիդիդիմիտ, օրխիտ, պրոստատիտ) պահանջում են հակաբակտերիալ բուժման տևողության ավելացում 14-ից 28 օր:
Բացի այդ, հայտնի է, որ քրոնիկ պրոստատիտով հիվանդների բուժման ժամանակ միայն ալֆա-1-բլոկլերները, ոչ ստերոիդային հակաբորբոքային դեղերը և ֆտորկինոլոնները (լևոֆլոքասին) համապատասխանում են ապացույցների վրա հիմնված բժշկության պահանջներին:
Ռուսաստանի դեղաբանական շուկայում լևոֆլոքասինը ներկայացված է մի քանի դեղամիջոցներով, որոնցից մեկը Remedia-ն է (ակտիվ նյութ լևոֆլոքասին հեմիհիդրատ 256 մգ/512 մգ/768 մգ, համարժեք լևոֆլոքասին 250 մգ/500 մգ/750 մգ):
Remedia-ն լայն սպեկտրի հակամանրէային բակտերիալ միջոց է ֆտորկինոլոնների խմբից: Ակտիվ նյութը պարունակում է լևոֆլոքսացին՝ օֆլոքսասինի լևորոտիչ իզոմեր:
Այս հետազոտության նպատակն էր ուսումնասիրել 3-րդ սերնդի ֆտորկինոլոն լևոֆլոքսասինի արդյունավետությունը և անվտանգությունը, որը ֆիրմային անվանումով Remedia է, քրոնիկ բակտերիալ պրոստատիտի (CKD) և քրոնիկ պրոստատիտի (CP) բուժման մեջ, որը կապված է միզասեռական քլամիդիայով:
Հետազոտության նյութեր և մեթոդներ
Դիտարկման տակ են գտնվել 32-ից 52 տարեկան 48 տղամարդ։ Հիվանդները բաժանվել են 2 խմբի՝ 1-ին խումբ (14 հոգի) - քրոնիկ պանկրեատիտի սրմամբ հիվանդներ, ովքեր դիմել են պրոստատիտի բնորոշ կլինիկական դրսևորումներով. Խումբ 2 (34 հոգի) - տղամարդիկ, ովքեր դիմել են հետազոտության նախքան ընտանիքում հղիություն պլանավորելը: Ստանդարտ անդրոլոգիական կլինիկական և լաբորատոր հետազոտությունից հետո և միզածորանից արտանետումների մանրադիտակային և բակտերիոսկոպիկ հետազոտության հիման վրա և շագանակագեղձի (ՊՋ)/սերմնահեղուկի սեկրեցիայի հիման վրա 1-ին խմբի 14 հիվանդների մոտ հաստատվել է ՔԿՀ ախտորոշումը: 2-րդ խմբի 28 տղամարդկանց մոտ ախտորոշվել է ԿՊ (IV կատեգորիա), ևս 6 հիվանդի մոտ ԿՊ-ն կապված է քլամիդիալ վարակի հետ ( C. trachomatisհայտնաբերվել է McCoy բջջային կուլտուրայում): Միևնույն ժամանակ, 2-րդ խմբի հիվանդների մոտ ՔՊ-ի և բակտերիոսպերմիայի ֆոնին նշվել են սերմնաբջիջների նորմալ պարամետրերի խախտումներ (աստենոզոոսպերմիա, աստենոտերատոզոսպերմիա, սպերմագլյուտինացիա, լեյկոսպերմիա):
Բոլոր հիվանդների մոտ բակտերիոսկոպիկ հետազոտության ժամանակ հայտնաբերված պաթոգենները զգայուն էին Remedia-ի նկատմամբ: Դեղը ներկայացված է երեք դեղաչափերով՝ 250, 500 և 750 մգ: CKD-ով հիվանդները բուժվել են Remedia-ով 20 օրվա ընթացքում օրական 500 մգ մեկ օրական դոզանով; Տղամարդկանց մոտ, որոնց ընտանիքներում պլանավորված էր հղիություն, ովքեր ունեին խանգարված պտղաբերություն և CP (IV կատեգորիա) և CP, որոնք կապված էին քլամիդիայի հետ, բուժման տևողությունը 10 օր էր, դեղը կիրառվել է 500 մգ դոզանով օրական 1 անգամ:
Ի հավելումն հիմնական Remedia թերապիայի, բոլոր տղամարդիկ միաժամանակ ֆիզիոթերապիայի կուրս են ստացել շրջող մագնիսական դաշտով (Intramag սարք) և օրգանիզմից պաթոգենը ավելի լավ հեռացնելու համար օգտագործել են իմունոմոդուլացնող ուղիղ աղիքային մոմեր Polyoxidonium կամ Longidase:
Remedia-ի արդյունավետությունը գնահատվել է 10-14 օր հետո ՔԿՀ-ով հիվանդների մոտ և 21-30 օր հետո՝ ՍՊ-ով և քլամիդիայով հիվանդների մոտ: Գնահատումը հիմնված է ենթաստամոքսային գեղձի/սպերմի մանրադիտակային և բակտերիոսկոպիկ հետազոտության տվյալների վրա, 2-րդ խմբի տղամարդկանց մոտ հետազոտվել է նաև սպերմոգրաֆիան և հսկողությունը։ C. trachomatis.
Բոլոր դեպքերում նշվել է մանրէաբանական բուժում, ենթաստամոքսային գեղձի/սեկրեցիայում լեյկոցիտների թիվը հասել է նորմալ արժեքների: Միևնույն ժամանակ, CKD-ով 14 հիվանդի մոտ պրոստատիտի ախտանշանները լիովին լուծվել են, իսկ CP-ի ասիմպտոմատիկ ձևով և ուղեկցող պաթոսպերմիայով տղամարդկանց մոտ սերմնաժայթքման պարամետրերը մոտեցել են նորմալ արժեքներին «հսկողության մեջ. C. trachomatisնույնականացված չէ:
եզրակացություններ
Մեր ուսումնասիրությունները հաստատում են լևոֆլոքսասինի նախորդ կլինիկական ուսումնասիրությունների արդյունքները, ինչը ցույց է տալիս նրա բարձր թերապևտիկ արդյունավետությունը միզասեռական վարակի գրեթե բոլոր ձևերի բուժման մեջ:
Ֆարմակոկինետիկ պրոֆիլը, ակտիվ նյութի ենթաստամոքսային գեղձի հյուսվածքի մեջ ներթափանցելու գերազանց ունակությունը, Remedia-ի օգտագործման հեշտությունը (օրական 1 անգամ) թույլ են տալիս այն առաջարկել որպես բարձր արդյունավետ հակաբակտերիալ միջոցներից մեկը CKD-ով հիվանդների բուժման մեջ: և CP՝ կապված քլամիդիալ վարակի հետ: անցանկալի կողմնակի ազդեցությունդրանցից ոչ մեկը չի նշվել:
Միզասեռական քլամիդիան այն գործոններից է, որոնք առաջացնում են սպերմատոզոիդների բեղմնավորման կարողության խախտում:
գրականություն
- Բոժեդոմով Վ. Ա., Գրոմենկո Դ. Ս., Ուշակովա Ի. Յա.Օքսիդատիվ սթրեսի պատճառները // Վերարտադրության խնդիրներ. 2008 թ., հատոր 14, թիվ 3, էջ 14: 63-67 թթ.
- Տորոպցևա Մ.Վ.Օքսիդատիվ սթրեսի դերը տարբեր ձևերի պաթոգենեզում տղամարդու անպտղություն. Վերացական դիս. մրցույթի համար ախ. քայլ. բ.գ.թ Մ., 2009:
- Վ.Ա.ԲոժեդոմովՔրոնիկ պրոստատիտ. կլինիկական և իմունոլոգիական ասպեկտներ // Արդյունավետ դեղաբուժություն. 2013 թ., թիվ 16, էջ. 8-10։
- Պերեպանովա Տ.Ս.Ուրթրիտ և միզածորանի համախտանիշ // Արդյունավետ դեղաբուժություն. 2013 թ., թիվ 16, էջ. 6-10։
- Կարեն Լ. Հարթ Գ.Տղամարդկանց և կանանց մոտ C. trachomatis-ի իմացությունը, որոնց մոտեցվել է ընդհանուր վրա հիմնված սկրինինգին մասնակցելու համար Շոտլանդիա // UK BMC Public Health: 2010, 10, 794։
- Ուորկովսկի Կ., Բերման Ս.Հիվանդությունների վերահսկման և կանխարգելման կենտրոններ (CDC): Սեռական ճանապարհով փոխանցվող հիվանդությունների բուժման ուղեցույցներ, 2010 MMWR Recomm. Rep., 2010, 59 (RR-12): 1-10:
- Լուշնիկովա Է., Նեպոմնյաշչիխ, Աբդուլաև Ն.Սեռական ճանապարհով փոխանցվող վարակների դերը շագանակագեղձի Բուլլի կառուցվածքային և ֆունկցիոնալ վերակազմավորման գործում // Exp. Բիոլ. Մեդ., 2012, գ. 153, թիվ 2, էջ. 283-288 թթ.
- Սադրպուր Պ.,., Բահադոր Ա.., Ասգարի Ք. C. trachomatis-ի և Mycoplasma Genitalium-ի հայտնաբերումը վարակի դիտման սերմնահեղուկի նմուշներում՝ օգտագործելով PCR // Teheran University Medical Journal. 2013. V. 70, թիվ 10:
- Կոնդրատիևա Յու. Ս., Նեյմարք Ա.Ի., Էրկովիչ Ա.Ա.Քլամիդիային և միկոպլազմային վարակի հետ կապված քրոնիկ ուրետրոպրոստատիտի կլինիկական և ձևաբանական առանձնահատկությունները // Սիբիրյան բժշկության տեղեկագիր. 2012, թիվ 2, 24-30:
- Գրաբե Մ., Եպիսկոպոս Մ., Բյերկլունդ-Յոհանսոն Տ. et al. Ուղեցույցներ ուրոլոգիական վարակների վերաբերյալ // Ուրոլոգիայի եվրոպական ասոցիացիա. 2009. էջ. 78.
- Lanjouw E., Osserwaard J. et al. Եվրոպական ուղեցույց Chlamydia trachomatis վարակների կառավարման համար // Int. J. ՍՃՓՀ ՁԻԱՀ. 2010թ., հ. 21, թիվ 11, էջ. 729-737 թթ.
- Ռուսաստանի ազգային ուղեցույցներ հակամանրէային թերապիայի և երիկամների, միզուղիների և արական սեռական օրգանների վարակների կանխարգելման համար: Մ., 2012. S. 38-40.
- Pushkar D. Yu., Zaitsev A. V.Միզուղիների վարակների ժամանակակից բուժում // Գործնական բժշկի տեղեկագիր. 2012, թիվ 1, էջ 3-7.
- Դորոֆեև Ս.Դ., Կրասնյակ Ս.Դ.Լեվոֆլոքսասինի օգտագործումը ուրոլոգիական պրակտիկայում // մ.թ.ա. Ուրոլոգիա. 2012 թ., թիվ 18, էջ. 917-920 թթ.
Վ.Բ.Ստոյանով 1 Բժշկական գիտությունների թեկնածու
S. Yu. Fominykh
Տ. Բ. Սեմյոնովա, բժշկական գիտությունների դոկտոր, պրոֆեսոր
Հերպետիկ կենտրոն ՍՊԸ,Մոսկվա
Սեռական ճանապարհով փոխանցվող ամենատարածված հիվանդությունների շարքում առաջատար դիրք են զբաղեցնում տրիխոմոնիազը և քլամիդիան։ Այս պաթոլոգիաների կլինիկական դրսևորումները հիմնականում նման են, իսկ ախտորոշման և բուժման մեթոդները շատ տարբեր չեն:
Քլամիդիայի և տրիխոմոնիազի հիմնական վտանգն այն է, որ դրանք բացասաբար են անդրադառնում մարդու վերարտադրողական համակարգի վրա, ուստի վարակից խուսափելու համար պետք է իմանալ կանխարգելման մեթոդները:

Երկու պաթոլոգիաների ախտանշաններն էլ ավելի արտահայտված են կանանց մոտ, տղամարդկանց մոտ դրանք հաճախ ի հայտ են գալիս լատենտ ձևով, առանց որևէ հատուկ նշանների, ինչը դժվարացնում է ժամանակին բուժումը։
Արդյո՞ք տրիխոմոնիազը և քլամիդիան նույնն են: Երկու վարակները կարող են զարգանալ միաժամանակ, քանի որ քլամիդիան և տրիխոմոնասը հաճախ միաժամանակ ապրում են մարդու մարմնում:

Տրիխոմոնիազի ախտանիշները
Պաթոլոգիայի դրսևորումները
| Կանանց մոտ տրիխոմոնիազի նշանները | Տրիխոմոնիազի նշանները տղամարդկանց մոտ |
|
Ձգվող ցավ որովայնի ստորին հատվածում, երբեմն՝ հետանցքային շրջանում, ցավ միզելու ժամանակ, արտաքին սեռական օրգանների այտուցվածություն։ Ջերմություն, առատ արտահոսք՝ թարախի կեղտերով, արյուն՝ սուր հոտով։ Դաշտանային ցիկլի խանգարումներ. Հիվանդության առաջադեմ ձևերում զարգանում է ցիստիտ և պիելոնեֆրիտ: Հետազոտության ժամանակ բժիշկը կարող է տեսնել բազմաթիվ փոքր արյունազեղումներ արգանդի վզիկի վրա: |
Քորը, անհանգստությունը սեռական օրգանների շրջանում, աճուկ, ցավը կարող է ճառագայթվել դեպի մեջք, ոտք, անհանգստություն սեռական հարաբերության ժամանակ, միզակապություն: Բորբոքում նախաբազուկ առատ արտահոսք միզուկից, առավել հաճախ՝ առավոտյան: Թուլացած իմունային համակարգով ջերմաստիճանը բարձրանում է, երկարատև վարակի դեպքում միզուկից արտահոսք է առաջանում, սերմնահեղուկի որակը վատանում է, պոտենցիայի հետ կապված խնդիրներ կան։ |
Քլամիդիայի նշանները
Քլամիդիայի ախտանիշները
Համակցված վարակի բուժում
Տհաճ ախտանիշների ի հայտ գալու դեպքում անհրաժեշտ է այցելել գինեկոլոգի, ուրոլոգի կամ վեներոլոգի։ Սեռական ճանապարհով փոխանցվող հիվանդությունների ախտորոշումը ներառում է հեշտոցից, միզուկից, արգանդի վզիկի, միզածորանից, ՊՇՌ-ից, արյան և մեզի կլինիկական թեստերի ընդունումը:

Ստացված արդյունքների հիման վրա բժիշկը ընտրում է դեղամիջոցներ, որոնք կարող են ոչնչացնել բոլոր տեսակի պաթոգեն միկրոօրգանիզմները:
Եթե բուժումը ժամանակին չսկսվի, ապա տղամարդկանց մոտ սեռական վարակների ֆոնին զարգանում է միզաքար, պրոստատիտ, նվազում է սեռական ցանկությունը, հնարավոր է անպտղություն։
Բորբոքային պրոցեսն ընդգրկում է ամորձիները, սերմնահեղուկները։ Կանանց մոտ տրիխոմոնիազը և քլամիդիան կարող են առաջացնել սոսնձումներ, հղիանալու անկարողություն: Պաթոգեն միկրոօրգանիզմները կարող են հղիության ընթացքում առաջացնել վիժում կամ վաղաժամ ծնունդ:
Ինչպե՞ս հեռացնել քլամիդիան:
Քլամիդիայի բուժման համար օգտագործվում են հակաբակտերիալ դեղամիջոցներ, որպեսզի թերապիան արդյունավետ լինի, նախ անհրաժեշտ է թեստեր կատարել դեղամիջոցի ակտիվ նյութի նկատմամբ միկրոօրգանիզմների զգայունության համար:
Քլամիդիայի բուժման համար ընտրված դեղամիջոցը հաճախ Դոքսիցիկլինն է տետրացիկլինների խմբից: Չնայած այս դեղամիջոցի երկարատև օգտագործմանը, պաթոգեն միկրոօրգանիզմները դրա նկատմամբ իմունիտետ չեն զարգացրել: Ընդունման ժամանակացույց - առաջին օրը 200 մգ առավոտյան և երեկոյան, ապա 100 մգ օրական երկու անգամ:

Լավ օգնում է հաղթահարել քլամիդիոզը Azithromycin (Sumamed) - առաջին օրը դուք պետք է վերցնեք 500 մգ դեղորայք առավոտյան և երեկոյան, այնուհետև 500 մգ օրական մեկ անգամ մեկ շաբաթվա ընթացքում:
Ինչպես բուժել քլամիդիան.
- մակրոլիդներ - Clarithromycin, Fromilid, 500 մգ օրական երկու անգամ 7 օրվա ընթացքում;
- ռիֆամիցիններ - Ռիֆամպիցին;
- fluoroquinols - Ciprofloxacin, Tsiprobay, Ofloxacin;
- հակամիկոտիկ դեղամիջոցներ - Flucostat, 50 մգ օրական մեկ անգամ մեկ շաբաթվա ընթացքում;
- մոմիկներ - Hexicon, Vagilak, կառավարվում են անալ կամ հեշտոցային եղանակով;
- միկրոֆլորայի վերականգնման միջոցներ - Linex, Hilak-forte;
- տեղական պատրաստուկներ - Erythromycin, Tetracycline քսուք:
Քլամիդիայի բուժման միջին տեւողությունը 1-2 շաբաթ է։ Բացի այդ, նշանակվում են իմունոմոդուլյատորներ, վիտամինային համալիրներ:

Հղի կանանց մոտ քլամիդիայի բուժման ժամանակ օգտագործվում է Էրիտրոմիցինը` 500 մգ յուրաքանչյուր 6 ժամը մեկ շաբաթվա ընթացքում, կամ 250 մգ օրական չորս անգամ 2 շաբաթվա ընթացքում: Նույն դեղամիջոցը օգտագործվում է նաև երեխաների բուժման համար՝ դեղաչափը 50 մգ/կգ է։ Ընդունելությունը պետք է շարունակվի 10-14 օր։
ժամը քրոնիկ քլամիդիաՀակաբիոտիկ թերապիան սկսելուց առաջ նախապես իրականացվում է պոլիօքսիդոնիումի ներարկումների կուրս կամ նշանակվում է Ինտերֆերոն՝ հիվանդի իմունիտետը ամրապնդելու համար:
Տրիխոմոնասից ազատվելու հուսալի ուղիներ
Տրիխոմոնիազի բուժման հիմնական դեղամիջոցը Մետրոնիդազոլն է և նրա ածանցյալները: Դեղը հասանելի է հաբերի և հեշտոցային մոմիկներ, որը թույլ է տալիս արդյունավետ կերպով բուժել վարակը կանանց և տղամարդկանց մոտ։ Բուժման տեւողությունը 7-14 օր է։

Որպես լրացուցիչ դեղամիջոցներ օգտագործվում են Tinidazole, Ornidazole, Macmirror, հակաբիոտիկները tetracycline խմբից:
Հնարավո՞ր է արդյոք վեներական հիվանդությունները բուժել ժողովրդական միջոցներով։
Այլընտրանքային բժշկության մեթոդները չեն օգնի ազատվել քլամիդիայից և տրիխոմոնասից, բայց դրանք կարող են ուժեղացնել դեղամիջոցների բուժական ազդեցությունը, արագացնել բուժման գործընթացը:

Սեռական օրգանների վարակների դեմ պայքարի արդյունավետ մեթոդներից մեկը սխտորի թուրմով լվացումն է։ Այն պետք է լցնել 500 մլ սպիրտով 50 աղացած սխտորով, ուղարկել մութ տեղ 14 օր, ամեն օր թափահարել։
Ստացված թուրմը քամեք, պրոցեդուրայից առաջ նոսրացրեք ջրով 1։10 հարաբերակցությամբ։ Մեկ նստաշրջանի համար կպահանջվի 300 մլ լուծույթ։
Շատ է օգնում նաեւ հյութաթերապիան՝ 120 մլ սեւ հաղարջի հյութին ավելացրեք 60 մլ ճակնդեղի եւ լոռամրգի հյութ։ Խմեք ըմպելիք առավոտյան և երեկոյան ուտելուց հետո մեկ ամիս։ Բուժման այս մեթոդը օգնում է ամրապնդել իմունային համակարգը, արդյունավետ է քրոնիկական վարակների դեպքում։
ՍՃՓՀ-ների կանխարգելում
Սեռական ճանապարհով փոխանցվող հիվանդություններով վարակվելուց խուսափելու համար պետք է զգույշ լինել սեռական զուգընկերոջ ընտրության հարցում, օգտագործել խոչընդոտող հակաբեղմնավորիչներ, չօգտագործել այլոց ներքնազգեստ, անձեռոցիկներ, սրբիչներ:
Որակյալ մասնագետի պատմությունը համակցված սեռավարակների բուժման մասին.
Անձնական հիգիենայի կանոնների խստիվ պահպանումը տարբեր սեռական վարակների կանխարգելման հիմնական կանոնն է։
Սեռական ճանապարհով փոխանցվող հիվանդությունների կանխարգելումը բաղկացած է բժշկի կանոնավոր այցելություններից, զուգընկերները պետք է անցնեն բոլոր անհրաժեշտ թեստերը հղիության պլանավորման փուլում՝ վիժումից, վաղաժամ ծննդաբերությունից, պտղի վարակումից խուսափելու համար:
Տրիխոմոնիազը և քլամիդիան վտանգավոր սեռական ճանապարհով փոխանցվող հիվանդություններ են, որոնք բացասաբար են ազդում միզասեռական և միզասեռական համակարգի աշխատանքի վրա: վերարտադրողական համակարգՀնարավո՞ր է ընդմիշտ բուժել հիվանդությունները:
Այլընտրանքային կարծիք. Այցելելով բժիշկ Կոմարովսկուն, մանկաբարձ-գինեկոլոգ Սերգեյ Բակշեևը խոսում է գինեկոլոգիայում առևտրային ախտորոշումների մասին, որոնց թվում նա անվանում է քլամիդիան.
Ժամանակին ախտորոշման և պատշաճ թերապիայի դեպքում հնարավոր է 2 շաբաթում ազատվել պաթոլոգիաներից՝ առանց հետևանքների և բարդությունների։ Եթե դուք սկսեք վարակիչ պրոցեսը, ապա այն կվերածվի քրոնիկական ձևի, այն կպահանջի երկար և ոչ միշտ հաջող բուժում։
Հակաբիոտիկներ ureaplasma-ի համար. զգայունության որոշում և լավագույնի վերանայում
Բժիշկը նաև որոշում է միկրոօրգանիզմների անհատական զգայունությունը, որպեսզի որոշի, թե որ դեղամիջոցները բուժել:
Չբուժված հիվանդությունը հաճախ հղի կանանց մոտ առաջացնում է վաղաժամ ծնունդ, արգանդի և հավելումների բորբոքում, միզաքարային հիվանդություն, պիելոնեֆրիտ, ցիստիտ և այլ լուրջ հիվանդություններ: Բուժումը հաշվի է առնում հիվանդի տարիքը, ուղեկցող վարակների առկայությունը, հիվանդության ծանրությունը։
Ուրեապլազմայի բուժման համար անհրաժեշտ է դեղամիջոցի ավելացված կոնցենտրացիան, դրա հետ կապված թերապիան երկար է և սովորաբար տևում է առնվազն տասը օր:
Հակաբիոտիկների թողարկման ձևը ներկայացված է հետևյալ տեսակներով.
- Հակաբիոտիկները հասանելի են դեղահատերի տեսքով և որպես ներարկման լուծույթներ: Ուրեապլազմոզով հիվանդների համար բժիշկը նախատեսում է դեղահաբեր ընդունել վիտամինների և իմունային աջակցող դեղամիջոցների հետ համատեղ:
- Բոլոր դեղերի դեղաչափը կարող է տարբեր լինել՝ կախված նրանից, թե որ դեղամիջոցներն են ընդունվում: Հանրահայտ Clarithromycin դեղամիջոցը հասանելի է միայն հաբերի տեսքով՝ 250 և 500 մգ դեղաչափով։ Դեղամիջոցի մեկ տուփը պարունակում է տասը հաբ, որոնք պատված են հատուկ ծածկույթով՝ հեշտ կուլ տալու համար: Վաճառվում է այս միջոցըփաթեթների կամ պլաստիկ տարաների մեջ:
- Բուժման ռեժիմը և ներարկման լուծույթի դեղաչափը որոշվում է բացառապես ներկա բժշկի կողմից բոլոր թեստերն անցնելուց հետո: Այս դեղը հասանելի է հատուկ սրվակներով և կարող է ունենալ տարբեր դեղաքանակ:
Դեղերի գինը տարբերվում է՝ կախված թողարկման ձևից, անվանումից և արտադրողից:
Հղիության ընթացքում ուրեապլազմայի դեմ հակաբիոտիկներով բուժում
Ինչպես գիտեք, հղիության ընթացքում անհրաժեշտ է հնարավորինս պաշտպանվել ձեզ դեղեր ընդունելուց, քանի որ ցանկացած միջոց կարող է բացասաբար ազդել մոր և չծնված երեխայի վիճակի վրա: Սա հատկապես ճիշտ է հակաբիոտիկների համար, որոնք ընդունվում են սկզբնաշրջանպտղի զարգացում.
Ե՞րբ են հակաբիոտիկները հակացուցված:
Ուրեապլազմոզի բուժման համար հակաբիոտիկների օգտագործումը հակացուցված է դեղամիջոցի ակտիվ նյութի նկատմամբ ալերգիկ ռեակցիայի առկայության դեպքում: Այս առումով դեղամիջոց ընտրելիս պետք է ուշադրություն դարձնել, թե որ բաղադրիչներն են ներառված նրա բաղադրության մեջ։
Այսպիսով, ուրեապլազմայի դեմ հակաբիոտիկների ընդունումը կարող է արդարացվել միայն բուժման իրավասու մոտեցմամբ: Դեղորայքը պետք է ընտրի բացառապես ներկա բժիշկը, բացառվում է ինքնաբուժումը:
Հակաբիոտիկների չափից մեծ դոզայով հիվանդը կարող է զգալ հետևյալ տեսակի բարդությունները.
- Ալերգիկ ռեակցիա, որից ամենավտանգավորը կարող է լինել անաֆիլակտիկ շոկ;
- Պարտություն ստամոքս - աղիքային տրակտի, լյարդ, երիկամներ;
- Ակտիվ նյութի ներթափանցումը պլասենցայի միջոցով, ինչը հանգեցնում է պտղի բնածին պաթոլոգիաների առաջացմանը:
Բարդությունները սովորաբար զարգանում են, երբ չեն պահպանվում Ofloxacin (Levofloxacin), Macropen, Erythromycin և այլ դեղամիջոցներ ընդունելու կանոնները:
Չափից մեծ դոզայի առաջին ախտանիշների դեպքում դուք պետք է անհապաղ դիմեք բժշկական օգնություն:
Ուրեապլազմոզի դեմ հակաբիոտիկներով բուժում
Ուրեապլազմայի բուժումն իրականացվում է դեղերի հետևյալ խմբերի ընդունմամբ.
- tetracycline;
- lincosamide;
- մակրոլիդ;
- ամինոգլիկոզիդ;
- ֆտորկինոլոն.
Tetracycline խմբում ընդգրկված հակաբիոտիկներից Դոքսիցիկլին դեղամիջոցը համարվում է ամենաարդյունավետը ուրեապլազմայի համար: Ավանդական տետրացիկլինի համեմատ այս դեղը համարվում է ավելի անվտանգ:
Ակտիվ նյութը doxycycline monohydrate, որը շատ նմանատիպ դեղամիջոցների մի մասն է, ավելի քիչ վնասակար ազդեցություն ունի աղիքային միկրոֆլորայի վրա:
Մինչդեռ նման հակաբիոտիկները տերատոգեն են, ուստի դրանք հակացուցված են հղիներին և մինչև 8 տարեկան երեխաներին։
Ֆտորկինոլոնների խմբին պատկանող Ofloxacin (Levofloxacin), Ciprofloxacin դեղամիջոցներն առանձնանում են բարձր մանրէասպան ակտիվությամբ և արդյունավետությամբ. բուժիչ հատկություն. Հակաբիոտիկների այս խումբը խորհուրդ չի տրվում հղիներին:
Լինկոզամիդները բնական ծագման հակաբիոտիկներ են: Դրանց թվում է Lincomycin դեղամիջոցը։ Դրա սինթետիկ անալոգը Clindamycin դեղամիջոցն է:
Ուրեապլազմոզի բուժումը սովորաբար իրականացվում է մեկ հակաբիոտիկով: Սակայն լինում են դեպքեր, երբ թերապիան չի բերում ցանկալի արդյունքը, և բորբոքային գործընթացը չի դադարում։ Այնուհետև բժիշկը կարող է նշանակել երկու հակաբիոտիկների ընդունում, նախապես քննարկվում են բուժման սխեման և տեւողությունը։
Ժամանակակից բժշկությունը մշակել է աղյուսակ, որը թվարկում է ուրեապլազմայի զգայունությունն ու դիմադրողականությունը դեղերի որոշակի տեսակների նկատմամբ: Ըստ տվյալների, ureaplasma-ն առավել զգայուն է Macropen, Duxicycline, Ofloxacin (Levofloxacin), Clindamycin, Gentamicin դեղամիջոցի նկատմամբ:
Erythromycin, Pefloxacin և Tetracycline դեղամիջոցներն ունեն 50 տոկոսից պակաս զգայունություն: Մեծ մասը ցածր մակարդակդիմադրողականություն Macropen և Duxicycline դեղամիջոցներում: Առավել անկայուն հակաբիոտիկներն են Էրիտրոմիցինը, Պեֆլոքասինը և Տետրացիկլինը:
Այսպիսով, հաշվի առնելով զգայունությունը և դիմադրողականությունը, ուրեապլազմոզի դեմ ամենաարդյունավետն են դեղեր Macropen և Duxicycline. Մինչդեռ հղիների համար հաստատված է Էրիտրոմիցին հակաբիոտիկ դեղամիջոցը, ինչը զգալի պլյուս է։
The թմրադեղերի Ofloxacin (Levofloxacin) ունի շատ դրական ակնարկներբժիշկներ և հիվանդներ. Այն ունի ակնթարթորեն ներծծվելու հատկություն, որպեսզի արագ և արդյունավետ կերպով ազդի օրգանիզմի վրա։
Սա հազվագյուտ տեսակի պլանշետ է, որն ունի գրեթե ամբողջական կենսահասանելիություն:
Դոզան ընտրելիս պետք է հաշվի առնել, որ Օֆլոքսացին (Լևոֆլոքասին) հաբերը չպետք է բաժանվեն կամ մանրացվեն: Դեղը ընդունվում է օրական երկու անգամ, 400 մգ յոթից տասը օր:
Նմանատիպ դեղամիջոց է Ciprofloxacin-ը, որը նույնպես պատկանում է ֆտորկինոլոններին:
Ինչպես բուժել քլամիդիան - արդյունավետ բուժման ռեժիմ
- Քլամիդիայի ախտանիշները
- Քլամիդիայով վարակվելու ուղիները
- Ախտորոշում
- մակրոլիդներ
- Tetracyclines
- Ֆտորկինոլոններ
- Ցեֆալոսպորիններ
- Իմունոստիմուլյատորներ
- Քլամիդիայի հետևանքները